A retina é uma das principais estruturas do olho. Sua função é transformar os estímulos luminosos que chegam pela visão em estímulos nervosos que, por sua vez, são enviados ao cérebro. As doenças que acometem a retina têm diferentes causas, podendo comprometer a visão e, em casos mais graves, levar à sua perda.
Uma das doenças que acometem a retina é a membrana epirretiniana, que tem grande impacto na visão e na qualidade de vida da pessoa que desenvolve o problema, sendo prevalente sobretudo na população acima dos 50 anos.
Continue a leitura deste artigo e entenda melhor as causas da doença e como tratá-la de forma adequada.
O que é a membrana epirretiniana?
O avanço natural da idade pode comprometer a visão. Muitas pessoas acreditam que isso é um processo natural e, por isso, nem chegam a procurar avaliação médica. No entanto, qualquer dificuldade de visão requer a avaliação de um especialista, visto que grande parte dos problemas de visão tem tratamento — sobretudo quando detectados precocemente.
Esse é o caso da membrana epirretiniana, que é facilmente detectada e com grandes chances de cura.
A membrana epirretiniana ocorre após o descolamento do vítreo posterior, quando formam-se microfissuras na retina (a parte transparente e sensível a luz, que se localiza na parte posterior do olho), levando à formação de uma fina camada de tecido cicatricial na sua superfície.
O crescimento desta membrana causa enrugamento e deformação da retina subjacente, provocando alterações na mácula (parte da retina responsável pela visão central).
Na maioria dos casos, o problema é considerado benigno e assintomático. Quando há sintomas, a queixa mais comum neste tipo de doença é o embaçamento e a percepção de distorção nas imagens (metamorfopsia), causando grande desconforto visual.
A membrana epirretiniana é classificada de acordo com o nível de distorção da retina causado pelo problema:
- Grau 0 (maculopatia em celofane): é o estágio inicial da doença, no qual há a presença de membrana transparente e o quadro costuma ser assintomático. Observa-se apenas um reflexo brilhante no polo posterior, que lembra bastante papel celofane. Nessa fase não há alteração na morfologia dos casos, os pacientes geralmente não sentem os sintomas;
- Grau 1: enrugamento da membrana limitante interna da retina e da retina neurossensorial, com início da distorção. Dependendo da área que atinge, pode causar visão borrada e distorção das formas. Os vasos papilo-maculares podem apresentar estiramento;
- Grau 2: O avanço da doença com provoca tortuosidade vascular e distorção de toda extensão da retina chamado “pucker” macular. Pode haver edema macular associado. As membranas estão espessas e pode ocasionar até mesmo a formação de buracos maculares.
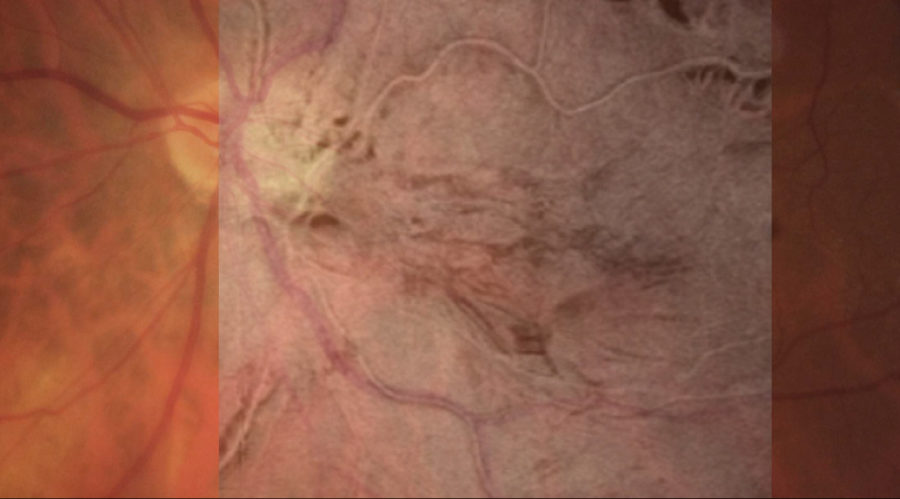
Fotografia do fundo de olho mostrando o enrugamento da retina causado pela membrana epiretiniana.
Quando o problema se manifesta?
Como falamos acima, normalmente se manifesta para o paciente a partir do grau 1 da doença. Nos casos mais brandos, ele será identificado apenas nos exames de imagem ou na avaliação de fundo de olho realizada nos exames de rotina.
É muito comum que o paciente se sinta surpreendido com o diagnóstico, já que ainda não apresentava qualquer tipo de alteração na visão que pudesse despertar desconfiança na pessoa. Por isso, os exames regulares de controle são essenciais para a identificação do problema em seus estágios iniciais.
Nos graus mais graves, ele pode apresentar sintomas como:
- progressiva perda visual central;
- imagens distorcidas, principalmente das linhas retas;
- visão dupla;
- macropsia (percepção de que os objetos são maiores do que realmente são);
- fotopsia (paciente enxerga fagulhas ou pequenos raios no campo de visão).
Quais os sinais de alerta para o problema?
Um dos principais alertas para a possibilidade de surgimento da membrana epirretiniana é uma visão constantemente turva ou distorcida. Em muitos casos, as linhas retas passam a se apresentar onduladas/ distorcidas. Muitas pessoas descrevem a sensação como se estivessem observando o mundo por meio de um pedaço de plástico ou papel celofane.
A presença de alguns problemas de saúde anteriores pode colaborar para o problema, de forma que, caso você tenha algum deles, é importante ficar atento para verificar se a membrana epirretininana não está surgindo. São eles:
- miopia;
- descolamento da retina;
- uveíte;
- retinopatia diabética.
- trauma ocular
- cirurgias oculares
- fotocoagulação a laser.
Habitualmente, o problema se apresenta em apenas um dos olhos (membrana epirretiniana unilateral), sendo que apenas 10% a 20% dos casos são bilaterais. Não há um gênero que tenha predominância, aparecendo em igual proporção tanto em homens quanto em mulheres.
Quais as causas do problema?
A membrana epirretiana pode ser idiopática (sem causa definida) ou surgir secundária à alguma outra doença. As principais doenças que levam ao seu surgimento são: descolamento de vítreo posterior, inflamações intra-oculares assim como após alguns procedimentos oftalmológicos como fotocoagulação a laser na retinopatia diabética, cirurgias oculares em geral e roturas retinianas.
Acredita-se que a membrana epirretiniana surge após microlesões que ocorrem na superfície da retina, ao nível da membrana limitante interna. O organismo entende que houve uma lesão no local e desencadeia um processo de cicatrização, o que ocasiona a formação de um tecido cicatricial na superfície da retina.
Além disso, alguns grupos têm maior risco de desenvolver a doença, como:
- pessoas que sofreram traumas oculares;
- pessoas que tiveram descolamento do vítreo posterior;
- idade maior que 60 anos;
- indivíduos que fizeram procedimentos oculares clínico-cirúrgicos (fotocoagulação, crioterapia, cirurgia de catarata).
Como é feito o diagnóstico?
O diagnóstico é feito por meio da avaliação oftalmológica e exames da retina e da mácula, especialmente pelo retinólogo.
Os exames mais comuns são a biomicroscopia de fundo, o mapeamento de retina, angiografia com fluoresceína e a tomografia de coerência óptica (OCT). Em geral, são rápidos e não invasivos.
A angiografia com fluoresceína pode ser mais útil nas situações em que a doença se manifesta de forma secundária — ou seja, após o surgimento de outros problemas, incluindo oclusões vasculares retinianas ou tumores intra-oculares.
A biomicroscopia de fundo permite a inspeção das estruturas do segmento posterior do olho e é feita no próprio consultório. O mapeamento da retina permite a visualização de vasos retinianos distorcidos e a perda do brilho natural macular, enquanto a OCT determina a extensão da doença e o grau de comprometimento anatômico da retina.
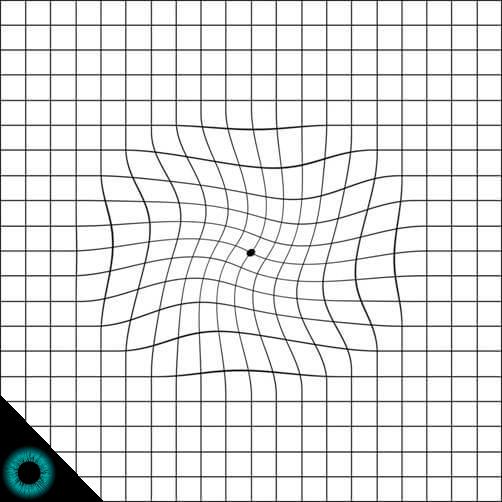
Percepção de distorção das formas (metamorfopsia) na tela de amsler.
Quais os tratamentos disponíveis?
O acompanhamento de indivíduos com poucos sintomas e boa acuidade visual pode ser feito clinicamente, com a realização periódica de exames para a avaliação da retina. Normalmente, a maioria das pessoas se encaixa nesse padrão e não precisa de tratamento específico, apenas o acompanhamento.
Quando necessário, o tratamento é feito por meio de uma cirurgia chamada de vitrectomia, que é uma das principais formas de tratamento das doenças da retina. A indicação da cirurgia é baseada na acuidade visual do olho afetado, duração dos sintomas, presença de outros problemas oculares e necessidade visual do paciente (de acordo com seus hábitos e profissão).
No procedimento, o corpo vítreo (gel que preenche a porção posterior do globo ocular) é removido e, em seguida, é feita a excisão cirúrgica do tecido cicatricial que está recobrindo a mácula (um procedimento chamado de peeling de mácula).
A cirurgia é realizada com anestesia local. O paciente não precisa ficar internado, podendo ir para casa no mesmo dia. Existem diferentes técnicas para a realização da cirurgia, escolhidas de acordo com a situação específica do paciente.
Em alguns casos, pode ser que a catarata apareça depois da vitrectomia. Por isso (e por também ser recorrente em pacientes em faixas etárias mais avançadas), é possível que sejam realizadas as duas cirurgias no mesmo procedimento ou a cirurgia de catarara isoladamente.
Qual o prognóstico?
Após a cirurgia, a visão pode demorar algumas semanas para se recuperar. O prognóstico após o procedimento depende da acuidade visual antes da cirurgia, o tempo de evolução da doença e a presença ou não de edema macular.
O paciente deverá realizar consultas com o médico especialista com uma periodicidade de 3 a 6 meses, para monitoramento dos sintomas e acompanhamento da recuperação da visão.
Assim, não só é fundamental fazer o diagnóstico da membrana epiretiniana o quanto antes, como procurar um retinólogo de confiança para realizar o tratamento e acompanhamento após a cirurgia.
A membrana epirretiniana é uma deformação que afeta a região da retina. Apesar de ser uma componente fundamental da visão, não é a única parte dos olhos que merece atenção. Por isso, é fundamental que você saiba quais são as demais partes que o compõem, suas funções e seus principais problemas. Leia nosso artigo sobre o assunto e saiba mais!
Quer saber sobre outros problemas na visão e os mais modernos tratamentos disponíveis? Siga a RetinaPro nas redes sociais! Estamos no Facebook, Instagram, Twitter, Google+, LinkedIn e YouTube.

Médica Oftalmologista; Especialista em Retina Clínica e Cirúrgica; Aluna de pós-graduação/doutorado UNIFESP-EPM; Retina Research Fellowship (University of California San Francisco 2012-2014);
Membro do Conselho Brasileiro de Oftalmologia e da Sociedade Brasileira de Retina e Vítreo.
Fellowship Clínico e Cirúrgico em Retina e Vítreo (Instituto Suel Abujamra 2009-2012); Fellowship de Ultrassom Ocular (Santa Casa de São Paulo 2011-2012).


