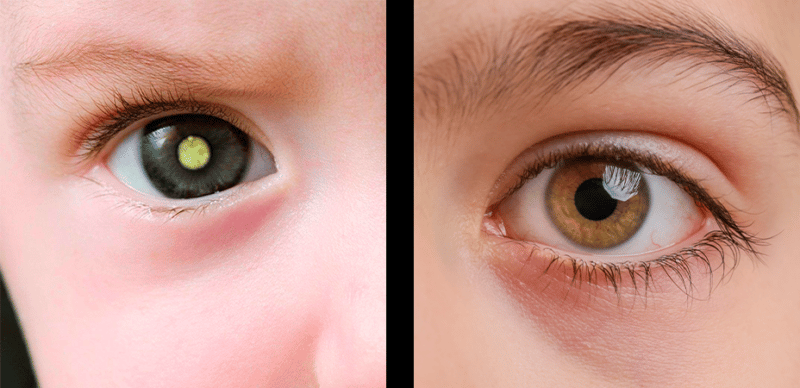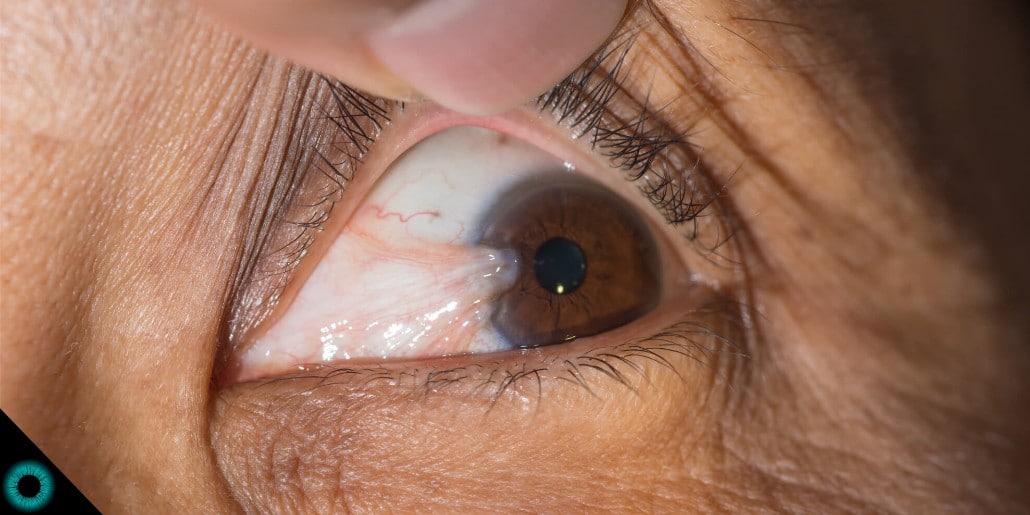
O pterígio, conhecido popularmente como “carne no olho”, é uma doença ocular benigna que chama bastante atenção. O quadro se caracteriza pela por uma alteração na estética do olho, com a formação de uma pele mais grossa e avermelhada no canto interno dos olhos.
Esse problema é provocado pelo crescimento de um tecido fibrovascular na conjuntiva — membrana que recobre a parte branca do olho — em direção à córnea, tendo como principal fator de risco a exposição ao sol.
Para um melhor entendimento sobre essa doença ocular, reunimos a seguir informações sobre as causas, os sintomas, o tratamento e as formas de prevenção.
Continue a leitura para saber mais!
Como surge o pterígio?
O pterígio, popularmente conhecido por “carne no olho” é uma condição ocular onde um tecido fibrovascular cresce da conjuntiva em direção à córnea, frequentemente devido à exposição excessiva aos raios ultravioleta do sol e a irritantes como vento e poeira.
Este processo apresenta uma evolução progressiva e lenta, mas pode afetar a visão se avançar sobre a córnea e causar astigmatismo.
O diagnóstico é realizado por exame clínico oftalmológico e, conforme a gravidade, o tratamento envolve medidas não invasivas como colírios lubrificantes. Em outros casos, recomenda-se a intervenção cirúrgica para remover o crescimento anormal.
Mas, como se dá a evolução desta doença ocular?
Qual a evolução do pterígio?
Em geral, a lesão progride de maneira lenta ao longo da vida, mas pode estacionar temporariamente e voltar a se desenvolver a qualquer momento. Nos casos mais avançados, é possível que continue crescendo até acometer o eixo visual e afetar a visão.
Muitas vezes, esta carne no olho é precedida de outra degeneração da conjuntiva — a pinguécula, uma formação amarelada próxima à córnea que tem os mesmos fatores de risco. Ela surge em apenas um olho (unilateral) em sua forma mais frequente, mas pode acometer os dois (bilateral).
A pinguécula não se sobrepõe à córnea, mas o pterígio sim. Embora a pinguécula seja desagradável, ela é uma degeneração benigna, que não provoca alterações significativas na visão. Dessa forma, quando não há evolução, não é exigido nenhum tipo de intervenção.
Quais as causas?
A principal causa do pterígio é a exposição aos raios ultravioleta A e B, capazes de alterar as células da região conjuntival e provocar o ressecamento. Isso ocorre especialmente em pessoas com predisposição genética.
Outros fatores de risco incluem ter pele e olhos claros, bem como se expor frequentemente aos seguintes elementos:
- areia
- fumaça
- poeira
- pólen
- vento
A ocorrência desta carne no olho é maior nos homens entre 20 e 40 anos ou em regiões de clima seco e quente, como nas cidades litorâneas e no Norte do país. Nesses locais, o pterígio é considerado quase um problema endêmico de saúde.
Quais os sintomas?
Os sintomas da carne no olho são diversos. Em alguns casos, a pessoa apresenta apenas incômodo ocular e alteração na aparência, sendo diagnosticada somente quando busca tratamentos por questões estéticas. Outras queixas são:
- inflamação
- hiperemia (vermelhidão)
- ardência
- coceira
- sensação de areia ou corpo estranho nos olhos
Quando há um avanço da afecção sobre a córnea, as fibras distorcem seu formato, causando o astigmatismo corneano (que induz à dificuldade visual).
Muitas vezes, o pterígio tem seus sintomas confundidos com problemas menos graves, já que a pinguécula também pode se tornar avermelhada e causar uma sensação de olho seco ou corpo estranho.
Por isso, é fundamental saber identificar os sinais e consultar um oftalmologista para o diagnóstico.
Qual a gravidade do Pterígio?
Nos graus mais baixos, o pterígio não causa problemas significativos à visão. Entretanto, em alguns poucos casos, esta carne no olho pode progredir e comprometê-la, levando a cicatrizes e/ou deformidades na córnea.
Pterígio pode cegar?
Em estágios avançados e sem tratamento, o pterígio pode crescer o suficiente para cobrir a córnea e afetar significativamente a visão, causando astigmatismo corneano e, em casos extremos, cicatrizes que distorcem a visão.
Como se faz o diagnóstico?
O diagnóstico do pterígio (ou carne no olho) é feito a partir do exame clínico. Para tanto, o oftalmologista utiliza uma lâmpada de fenda que permite uma análise ocular com a ajuda de ampliação e iluminação brilhante. Dependendo do caso, pode haver a necessidade de fazer testes adicionais, como:
- acuidade visual — leitura de letras
- topografia da córnea — para medir as mudanças de curvatura da córnea
- documentação fotográfica — são tiradas fotos para o acompanhamento da taxa de crescimento do pterígio
Quais as opções de tratamento?
O tratamento é realizado pelo oftalmologista. Após um exame clínico, o profissional avalia o grau do desenvolvimento da doença, considerando os sintomas e o tamanho do pterígio.
Medicamentos
Para os casos de pterígios pequenos, que apresentam sinais leves, não é necessário intervir. O tratamento ocorre por meio da aplicação de compressas frias, colírios lubrificantes e anti-inflamatórios por um curto período.
Porém, há situações em que a cirurgia representa a única estratégia terapêutica para eliminar esta carne no olho, tendo em vista que ele pode provocar o astigmatismo e até a dificuldade de visão.
Cirurgia
Quando a lesão causa desconforto persistente ou compromete a visão, é indicada a remoção cirúrgica. Além desses casos, a intervenção pode ser indicada por razões estéticas.
Com técnicas cirúrgicas mais modernas, seguras e eficientes, o risco de recidiva do problema reduziu bastante. Nesse sentido, a remoção apenas do pterígio não é mais realizada, devido ao alto grau de ressurgimento que apresenta.
A seguir, veja os procedimentos adotados:
- remoção com transplante conjuntival e sutura técnica — bastante utilizada, com taxa de reincidência de 4 a 8%
- retirada com transplante e cola biológica — técnica considerada padrão ouro, com índice de recidiva de 2 a 4%
O procedimento é realizado com anestesia local, demora cerca de 30 minutos e não requer internação. Após a cirurgia, a aplicação de colírios ou pomadas oftálmicas à base de antibióticos e anti-inflamatórios deve ser mantida por algumas semanas.
É possível tratar o pterígio de forma natural?
Não existe um tratamento natural comprovado para curar o pterígio, já que é uma condição anatômica onde um tecido cresce sobre a córnea. Por este aspecto é essencial a intervenção e acompanhamento médico com oftalmologista.
Estes médicos especializados em diagnóstico e tratamento de doenças oculares podem sugerir algumas medidas não invasivas com potencial de aliviar os sintomas leves, como usar colírios lubrificantes (lágrima artificial) para manter a umidade ocular e reduzir irritação e desconforto.
Por isso, os tratamentos com eficácia comprovada envolvem intervenções médicas, sendo a cirurgia a opção para casos mais avançados. Consultas regulares com um oftalmologista são essenciais para orientação adequada e cuidado apropriado.
De que forma é possível se prevenir?
A exposição aos raios solares afeta diretamente toda a estrutura ocular, pois eles incidem em profundidades diferentes e podem levar ao desenvolvimento de doenças na superfície dos olhos (como pterígio, a “carne no olho”).
Também há evidências clínicas de que a catarata e a degeneração macular, normalmente relacionadas ao envelhecimento natural, podem ter a radiação UV como uma de suas principais causas. Nesse sentido, a prevenção exige consultas oftalmológicas periódicas e proteção dos olhos quanto ao sol, à poeira e ao vento.
Também é importante criar o hábito de utilizar óculos escuros mesmo em dias nublados, inclusive dentro de carros. Isso porque os danos da luz ultravioleta penetram as nuvens e as janelas laterais dos automóveis.
Nas práticas esportivas, como natação, ciclismo, esqui na neve e squash, é fundamental utilizar os óculos de proteção específicos para cada uma delas.
As pessoas que andam de moto devem evitar o vento diretamente nos olhos, para impedir o ressecamento e a irritação crônica. Nesse caso, o uso de lágrima artificial é aconselhável.
A escolha dos óculos de sol
Para assegurar uma perfeita proteção dos olhos, é importante que os óculos de sol consigam bloquear de 99% a 100% dos raios UVA e UVB. Além disso, devem ser consideradas outras características, como o modelo e o tamanho adequado, a fim de proteger toda a área dos olhos.
Normalmente, há um selo do fabricante que garante a proteção da lente contra os raios ultravioleta. Mas vale ressaltar que os óculos de grau com lentes claras também devem receber o tratamento com filtros de bloqueio.
Há uma grande variedade de modelos de óculos de sol no mercado. Porém, é preciso ter cautela ao adquirir esse acessório, já que muitos não oferecem a proteção ideal.
As lojas mais adequadas para comprá-los são as óticas, que podem oferecer produtos com garantia de procedência e orientações baseadas em conhecimentos técnicos. A maioria desses locais especializados conta com um aparelho (o UV Tester) para avaliar a qualidade da proteção.
Outros cuidados
Um aspecto importante para a prevenção do pterígio, a carne no olho, diz respeito à manutenção da lubrificação dos olhos, principalmente em ambientes com ar-condicionado e regiões que apresentam clima seco. Para tanto, pode ser indicado o uso regular de lágrimas artificiais (colírios lubrificantes) dependendo do caso.
Sempre que houver qualquer tipo de alteração nos olhos, é imprescindível não se automedicar e buscar pela ajuda de um oftalmologista. Trata-se do profissional habilitado e capacitado para avaliar e prescrever um tratamento eficaz, a fim de evitar a progressão da doença ou consequências mais graves.
A RetinaPro conta com um corpo clínico altamente qualificado, investindo constantemente em infraestrutura e pessoal de modo a atender de maneira humana, com escuta ativa e personalizada cada um de seus pacientes.
Entre em contato com nosso time de atendimento e agende uma consulta especializada com Retinólogo!
Conclusão
Neste artigo exclusivo você aprendeu com a RetinaPro sobre o pterígio, uma doença popularmente conhecida como carne no olho e que tem por característica o crescimento de tecido fibrovascular da conjuntiva em direção à córnea.
Esta doença apresenta uma evolução progressiva e lenta, contudo, em casos mais avançados pode comprometer a visão, tendo por consequência o desenvolvimento de astigmatismo.
O diagnóstico e tratamento para o pterígio deve ser conduzido exclusivamente por um oftalmologista. Por este aspecto, realizar consultas regulares é uma das estratégias mais eficazes para a identificação e controle precoce da doença.
A RetinaPro é especialista em diagnóstico e tratamento de doenças oculares, contando com um corpo clínico de referência, altamente qualificado e dedicado ao tratamento personalizado de cada um de nossos pacientes.
Entre em contato com nosso time de atendimento e agende uma consulta na RetinaPro!
Entenda a visão de uma pessoa com miopia e astigmatismo
Para entender sobre a visão de quem tem miopia e astigmatismo, precisamos falar sobre o funcionamento do olho.
Basicamente, quando uma pessoa não tem problemas visuais, os raios luminosos entram nos olhos por meio da pupila, vão até a parte posterior e formam uma imagem na retina.
Já quando uma pessoa tem problemas de visão, a formação de imagem não ocorre como deveria.
E entre esses problemas, existe a visão de quem tem miopia e astigmatismo, distúrbios visuais podem ocorrer de forma isolada ou combinada, mas, de qualquer forma, dificultam que o paciente enxergue com nitidez.
Além disso, ainda pode haver outros sintomas, como:
- dores de cabeça;
- visão cansada;
- excesso de lacrimejamento e
- necessidade de forçar os olhos para ver.
Felizmente, com lentes de contato ou óculos de grau é possível corrigir a visão de quem tem miopia e astigmatismo e ter mais qualidade de vida.
Para isso, é necessário consultar com um oftalmologista para analisar a acuidade visual e entender o grau necessário para corrigir a condição.
Quer saber mais sobre a visão de quem tem miopia e astigmatismo? Continue lendo o nosso artigo!
O que é miopia?
Na miopia, os pacientes têm um globo ocular ligeiramente maior do que os outros, o que faz com que a luz não “alcance” a parte onde deveria.
Como consequência, a imagem se forma antes da retina, fazendo com que as pessoas tenham dificuldade para enxergar com clareza de longe.
Dê play no vídeo abaixo e saiba mais sobre a miopia.
O que é astigmatismo?
No astigmatismo, o problema ocorre quando a luz entra no olho, já que o cristalino, a “lente” transparente que fica atrás da pupila, ou a córnea, um tecido fino que fica na frente do olho, possuem uma curvatura diferente do que deveria.
Por causa disso, ao invés de haver apenas um ponto de foco na retina, há diversos, o que faz com que a visão fique distorcida.
Leia também: Fique por dentro das principais doenças que causam distorção da imagem
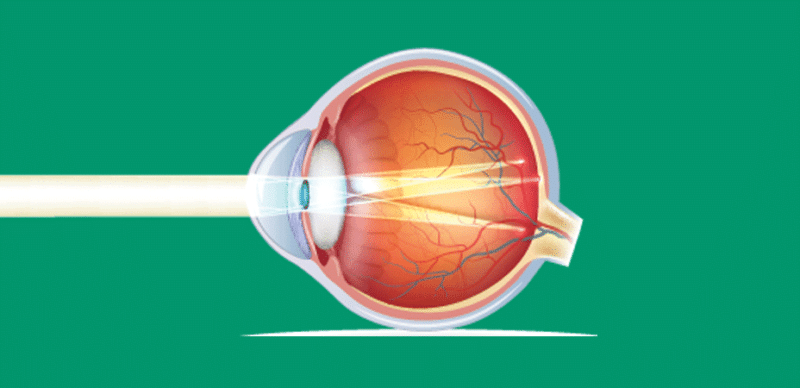
Ilustração demonstrando como a luz se comporta em um olho com astigmatismo
Veja o vídeo abaixo para saber mais sobre esse problema de visão.
Vale ressaltar que, além de miopia e astigmatismo, também há hipermetropia, que ocorre quando o olho é menor do que deveria.
A imagem, então, forma-se onde não deveria, dificultando para enxergar de perto.
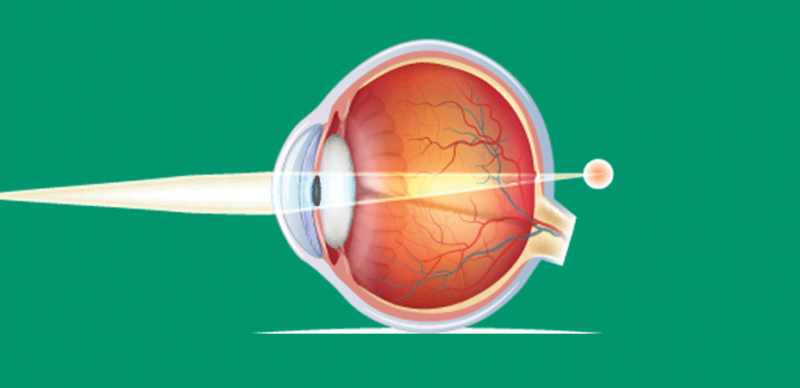
Ilustração demonstrando como a luz se comporta em um olho hipermetropia
Além disso, é importante entender que é possível ter mais de um problema de visão simultaneamente, como miopia ou hipermetropia, com astigmatismo.
Além disso, é importante entender que é possível ter mais de um problema de visão simultaneamente, como miopia ou hipermetropia, junto com astigmatismo.
Quais as principais diferenças entre miopia e astigmatismo?
Em linhas gerais, a diferença entre miopia e astigmatismo é que a primeira causa embaçamento na visão de objetos distantes, enquanto a segunda envolve dificuldades de nitidez tanto de perto quanto de longe.
Vamos entender melhor tudo o que causa essa diferença na visão de quem tem miopia e astigmatismo?
Causas
Embora as causas exatas da miopia não sejam totalmente compreendidas, é conhecido que pessoas com histórico familiar da condição têm maior probabilidade de desenvolvê-la.
Além disso, as causas da miopia podem ser classificadas em três tipos:
- Alteração na curvatura da córnea, sendo esta a mais comum, em que a córnea é mais curva do que o normal, resultando na formação da imagem dos objetos antes de atingir a retina.
- Axial, ocorre quando o comprimento do olho é maior do que o comprimento óptico, frequentemente associada a miopias de grau elevado que podem evoluir ao longo da vida.
- Miopia de índice, uma forma tardia de miopia que geralmente surge após os 60 anos, associada à presença de cataratas nucleares que aumentam o índice refrativo do cristalino, proporcionando uma boa acuidade visual para visão de perto, mesmo sem óculos.
Já as causas do astigmatismo ocular são desconhecidas, e geralmente o erro refrativo está presente desde o nascimento.
É comum que neste distúrbio visual, o defeito esteja na curvatura da córnea, que é mais oval do que redonda.
Logo, essa assimetria na curvatura da córnea resulta na perda de foco da visão.
Além disso, o astigmatismo pode ser induzido por certas doenças oculares, como o ceratocone e o pterígio, entre outras.
O ceratocone, por exemplo, é uma condição na qual a córnea assume a forma de um cone devido a um trauma, inicialmente manifestando-se como um astigmatismo irregular que pode levar a mudanças frequentes no grau.
Os sintomas incluem visão borrada ou distorcida, dores de cabeça, fotofobia e halos em torno das luzes.
Sintomas
Agora vamos nos aprofundar nos sintomas da visão de quem tem miopia e astigmatismo, começando pela miopia, que tem sintomas como:
- dores de cabeça;
- dores nos olhos;
- visão cansada;
- apertar os olhos para enxergar melhor;
- lacrimejamento;
- dificuldade para assistir televisão;
- dificuldade para enxergar objetos distantes.
Por sua vez, pessoas com astigmatismo ocular podem experimentar os seguintes sintomas:
- visão turva tanto de perto quanto de longe, o que significa que objetos próximos ou distantes aparecem distorcidos;
- fadiga ocular (cansaço visual);
- dores de cabeça.
No mais, reforçamos que inicialmente, o astigmatismo pode ser assintomático, mas à medida que a condição se agrava, os primeiros sinais e sintomas podem surgir.
Raridade
Em questão de raridade, a miopia é a condição de visão mais comum, estimando-se que afete cerca de 1,5 bilhão de pessoas, o que representa aproximadamente 22% da população mundial.
Já o astigmatismo é o tipo mais comum de problema refrativo, porém geralmente ocorre em graus menores e pode até mesmo não apresentar sintomas.
E aí, agora ficou mais claro para você as diferenças na visão de quem tem miopia e astigmatismo?
Como é a visão de uma pessoa com miopia e astigmatismo?
Os sintomas de miopia e astigmatismo diferem, já que no primeiro há dificuldade apenas para ver de longe, tornando placas, fachadas ou paisagens turvas, como se uma foto tremida fosse tirada.
Já no caso do astigmatismo, toda a imagem fica levemente turva, sem haver distinção entre perto e longe. Isso fica ainda mais visível no período noturno ao ver luzes, que ficam mais “espalhadas”, dificultando a visão.
Pacientes que têm visão de quem tem miopia e astigmatismo podem ter dificuldade para distinguir um do outro, principalmente quando o grau não é tão alto.
Mas, de forma geral, a visão se torna mais turva, havendo dificuldade para enxergar tanto de perto quanto de longe.
Normalmente, essa dificuldade na visão de quem tem miopia e astigmatismo é algo que vai se desenvolvendo ao longo do tempo, o que faz com que a pessoa se acostume e acredite que é natural, mas não é!
Então, se você tem visão de quem tem miopia e astigmatismo e sente dificuldade para ver placas, outdoors, ler um livro ou até mesmo ver TV, há algo de errado.
Além disso, como já falado, uma pessoa com esses problemas de visão também podem ter dores de cabeça, excesso de lacrimejamento e visão cansada.
Como é feito o diagnóstico da miopia e astigmatismo?
O diagnóstico da miopia e do astigmatismo é feito com base em uma série de exames e análises clínicas específicas.
Para diagnosticar a miopia, o paciente é submetido ao exame de refração ocular, que avalia a acuidade visual e determina a necessidade de uso de óculos.
Esse exame também pode identificar mudanças no grau existente e, em alguns casos, indicar a necessidade de cirurgia refrativa a laser.
Na prática, o exame de refração é realizado com equipamentos computadorizados que utilizam um refrator para medir o grau de refração, um projetor para exibir gráficos e números para avaliação visual e múltiplas lentes corretivas para determinar a melhor correção para os problemas de visão do paciente.
Já para diagnosticar o astigmatismo, um dos exames recomendados é a topografia de córnea.
Esse exame mapeia a superfície da córnea, a estrutura na frente do olho, e pode ajudar a identificar irregularidades que indicam astigmatismo, além de outras condições como ceratocone.
Portanto, a topografia de córnea é útil para diagnosticar e monitorar doenças da córnea, ajustar lentes de contato, preparar para cirurgias oculares e avaliar a eficácia de tratamentos oftalmológicos.
Miopia e astigmatismo tem cura?
A miopia e astigmatismo podem ser tratadas a partir do uso de lentes corretivas, que podem ser tanto no formato de óculos de grau quanto de lente de contato.
O grau exato só pode ser definido por um oftalmologista, que realizará um teste de acuidade visual para identificar como corrigir ao máximo a visão de quem tem miopia e astigmatismo.
Outra opção é realizar a cirurgia refrativa, em que se utiliza laser para corrigir o problema de visão de quem tem miopia e astigmatismo, fazendo com que os raios luminosos cheguem até a retina, formando a imagem de maneira correta.
Para que a cirurgia realmente dê certo, o paciente deve ter um grau estável para não ser necessário usar óculos ou realizar outro procedimento desse tipo daqui a alguns meses, ou anos.
Dê play na nossa live completa sobre o tema e saiba mais sobre os tipos de correção para problemas de visão.
Se você desconfia que tem visão de quem tem miopia e astigmatismo, consulte um oftalmologista quanto antes para iniciar o tratamento e evitar o avanço da condição.
Caso você more em Belém, entre em contato conosco e agende uma consulta na RetinaPro.
Para ver mais conteúdos para cuidar da sua saúde ocular, siga-nos no Facebook, no Instagram, no YouTube e no Spotify.
Conclusão
Como você viu, o diagnóstico de visão de quem tem miopia e astigmatismo é realizado por meio de exames específicos conduzidos por oftalmologistas.
O exame de refração ocular é empregado para detectar a miopia, enquanto a topografia de córnea é útil na identificação do astigmatismo.
Estes distúrbios visuais podem ser tratados com o uso de lentes corretivas, como óculos ou lentes de contato, prescritas após uma avaliação cuidadosa da acuidade visual.
Além disso, a cirurgia refrativa, que utiliza laser para corrigir a visão de quem tem miopia e astigmatismo, é uma opção para alguns pacientes.
No mais, se você tem visão de quem tem miopia e astigmatismo, é fundamental buscar o tratamento adequado o mais cedo possível, consultando um oftalmologista para evitar complicações e garantir uma melhor qualidade de vida.
Ardor nos olhos: descubra quais as doenças causam esse sintoma!
Você já sentiu um ardor nos olhos associado com outros sintomas, como coceira, vermelhidão, lacrimejamento e até mesmo dor de cabeça?
Esse quadro não é raro e pode acometer pessoas de qualquer idade, porque está relacionado a diferentes fatores que causam sensibilidade ocular.
Embora seja algo comum, isso não significa que não devemos estar atentos quando isso acontece. Afinal, os olhos são órgãos essenciais que requerem muito cuidado. Além disso, a sensação de ardência pode tanto estar relacionada a agentes externos ou a doenças oculares.
Por isso, preparamos este artigo explicando quais sinais deve-se prestar atenção, quais as causas mais comuns do ardor nos olhos e o que fazer para resolver essa questão de saúde ocular.
Continue no artigo e tenha uma ótima leitura!
Entendendo o ardor nos olhos
O ardor nos olhos é um sintoma que pode estar associado a diversas doenças, de causas diferentes e com tratamentos específicos. Por este aspecto, é essencial observar a manifestação do ardor, seu histórico e com quais outros sintomas podem estar presentes.
Confira a seguir os sinais que os olhos emitem e saiba como resolver.
Sinais que os olhos emitem
Ter uma boa visão é essencial para desempenharmos as tarefas no dia a dia de forma independente.
Mas os nossos olhos são muito sensíveis e por isso que precisamos cuidar muito bem deles, de modo atento aos sinais que emitem.
Justamente por causa dessa sensibilidade é muito comum sentirmos coceira, percebermos vermelhidão e também ardor nos olhos.
Esses sintomas incomodam bastante e, dependendo da sua causa, também desencadeiam dor de cabeça, prejudicando nossas atividades rotineiras.
É muito importante entender que os sinais que os nossos olhos emitem são respostas a algum tipo de agressão sofrida.
São um alerta e, em alguns casos, até mesmo um pedido de socorro que precisa ser atendido para que a saúde ocular não seja prejudicada.
Causas do ardor nos olhos e sintomas associados
O ardor nos olhos, e outros sintomas que surgem junto com ele, podem ser causados por agressões externas, como o contato com a fumaça e a poeira.
Em outras situações, esse sinal é emitido quando há alguma doença ocular, como a conjuntivite.
Nos dois casos, não devemos ignorar essas manifestações. É preciso entender o que está causando o quadro para eliminar o agente irritante ou buscar o devido tratamento.
Afinal, as agressões que os nossos olhos sofrem podem ser inofensivas, mas também evoluir para quadros mais graves, ocasionando a perda da visão.
A seguir, listamos alguns fatores que podem desencadear este sintoma, de modo que você entenda o que irrita a visão. Veja quais são eles!
Lubrificação inadequada
Uma produção adequada de lágrimas é fundamental para manter o globo ocular bem lubrificado. Quando ocorre um ressecamento, manifesta-se ardor nos olhos, vermelhidão, coceira e até mesmo quadros dolorosos.
Essa lubrificação inadequada pode acontecer em função da desidratação orgânica, por permanecer em ambientes muito secos, por causa do vento, da exposição à poeira ou fumaça, da baixa umidade do ar, entre outros.
Uso de lentes de contato
O uso de lentes de contato também pode estar associado a este sintoma, sobretudo, quando há acúmulo de micropartículas na lente ou, ainda, alguma reação alérgica à solução de limpeza.
Outra possibilidade é este sintoma pode ser decorrente do uso prolongado das lentes de contato, o que gera um ressecamento ocular e irritação local. Por isso, fique sempre atento:
- Armazenamento adequado da lente
- Lubrificação correta
- Higiene pessoal e manipulação da lente de contato
- Respeitar as recomendações de uso da solução de limpeza
Quadros alérgicos e irritações
Quadros alérgicos, como a rinite, também causam ardor nos olhos, além de afetar as vias aéreas superiores. Eles são desencadeados por diversos fatores que podem variar de pessoa para pessoa, como é o caso de:
- poeira;
- fumaça;
- poluição;
- pólen;
- odores fortes;
- produtos químicos;
- maquiagem.
Quando a alergia se manifestar é muito importante que a pessoa se lembre das substâncias com que teve contato ou das circunstâncias às quais ficou exposta.
Isso é importante para entender o que desencadeia alergia em seu caso e evitar esses fatores, mas também é necessário procurar a ajuda de um especialista.
Este sintoma pode ser o sinal de uma irritação provocada por algum agente que desencadeou uma reação alérgica ou inflamatória. A poeira, poluição e fumaça, além de causarem alergias, deixam o globo ocular irritado.
Mas não são somente elas, o uso de maquiagens, o contato com substâncias químicas, alguns cosméticos, o cloro da piscina, sabonetes e shampoos também irritam os olhos.
Esse pode ser um quadro agudo que cessa de forma espontânea, ou pode desencadear uma condição mais grave se os tecidos inflamarem.
Doenças oculares
Algumas doenças que afetam a visão podem cursar com ardor nos olhos. A seguir, listamos as principais delas e suas características.
Conjuntivite
A conjuntivite é uma inflamação que afeta os tecidos oculares, provocando sintomas muito desconfortáveis, como:
- dor;
- coceira;
- inchaço;
- ardência;
- lacrimejamento;
- sensibilidade à luz;
- sensação de corpo estranho;
- produção excessiva de secreção.
Pode ser desencadeada por um quadro alérgico, mas também ser consequência de uma infecção por microrganismos, como fungos, vírus ou bactérias.
Síndrome do olho seco
Essa síndrome afeta a lubrificação do globo ocular e se caracteriza por uma produção inadequada de lágrimas ou a baixa qualidade delas. Como consequência, os olhos ficam ressecados em sua superfície, provocando ardor, coceira e vermelhidão.
Síndrome da visão do computador
Esse é um problema muito comum atualmente, também conhecido como síndrome do uso do computador ou do uso excessivo do computador.
Caracteriza-se pela redução da quantidade de piscadas em função do tempo prolongado com os olhos focados nesse eletrônico, no celular, no tablet, na televisão ou em tarefas detalhistas, que deixam os olhos cansados e ressecados.
Embora este sintoma exija atenção, é sempre importante evitar medidas caseiras para solucionar esse problema ou outros sintomas. A automedicação não é recomendada porque pode agravar a condição ou levar a outras.
O ideal, então, é procurar um oftalmologista para que ele possa fazer uma avaliação e indicar a melhor medida terapêutica.
Aproveite e leia também sobre o surgimento de caroço no olho, suas causas e como tratar!
O que fazer ao sentir ardor nos olhos?
Identificando o sintoma de ardor, incômodo e vermelhidão nos olhos, alguns comportamentos devem ser seguidos até que você realize uma consulta com oftalmologista.
Por isso, fique atento:
- Pisque frequentemente: o ato de piscar distribui de adequada as lágrimas pelo globo ocular, promovendo uma melhor lubrificação
- Evite esfregar os olhos: ao levar as mãos aos olhos, esfregando, você pode transportar microrganismos que podem agravar o quadro de ardor e incômodo
- Evite olhar para telas ao sentir ardor nos olhos: caso não seja possível evitar olhar para telas, intercale o trabalho com períodos de descanso visual, ao menos de 5 minutos
Vale ressaltar que, nestes cenários, é recomendado realizar uma consulta com um médico ou médica especialista em oftalmologia. Estes profissionais são os únicos capazes de, efetivamente, diagnosticar e propor tratamentos contra doenças oculares.
Ardor nos olhos que não passa! O que fazer?
Caso os sintomas de ardor nos olhos persistam ou, ainda, se tornem mais graves e associados a outros quadros, você deve procurar quanto antes um oftalmologista.
Como sabemos, a oftalmologia é a especialidade médica destinada ao diagnóstico e tratamento de doenças oculares. Sendo o ardor nos olhos um sintoma associado a diversas doenças, é necessário que seja avaliado por um médico para a definição do diagnóstico correto.
Além disso, é fundamental ressaltar que, independente do tipo ou classe de doenças, seu tratamento evolui de maneira satisfatória quando detectada de maneira precoce. Por isso, não subestime sinais ou releve sintomas. Procure, sempre, um médico.
Sintomas preocupantes
Em alguns cenários, é possível que o ardor nos olhos persistente esteja associado ao desenvolvimento de doenças que demandam a rápida intervenção médica. Ou seja, a consulta com um oftalmologista é, ainda, a melhor estratégia inicial para a cura.
Fique atento, sobretudo, se você ou alguma pessoa próxima apresenta os seguintes sintomas adicionais:
- Alterações na visão
- Secreção ocular
- Vermelhidão extrema
Caso a resposta seja positiva, agende quanto antes uma consulta com oftalmologista para que o tratamento adequado seja prontamente iniciado.
Reside em Belém e está sentindo ardor nos olhos? Agende agora a sua consulta!
Conclusão
O ardor nos olhos é um sintoma comum, contudo, que demanda atenção. Desde uma simples irritação passageira até um sintoma associado a uma doença mais grave, a sensação de ardor, desconforto ou incômodo nos olhos é um sinal que deve ser respeitado.
Como vimos ao longo do artigo, este sintoma pode ser decorrente de doenças oculares como conjuntivites ou, ainda, síndromes relacionadas ao uso constantes de telas de dispositivos como computadores, tablets, celulares ou televisores.
Por este aspecto, a consulta com oftalmologista é a única e efetiva resposta para o diagnóstico e tratamento da doença relacionado ao sintoma de ardor nos olhos.
A RetinaPro é especialista em diagnóstico e tratamento de doenças oculares, contando com um corpo clínico altamente qualificado.
Nossos profissionais de saúde se empenham diariamente no cuidado e na melhoria da qualidade de vida de todos os pacientes atendidos, desenvolvendo tratamentos e procedimentos avançados e acompanhados de uma atenção e escuta ativa.
Entre em contato com nosso time de atendimento e agende uma consulta com oftalmologista na RetinaPro!
Cirurgia de catarata: como é feita, tipos, riscos, dúvidas e mais!
A cirurgia de catarata é o único procedimento reconhecido da literatura e prática médica com capacidade de remover a opacidade do cristalino: doença com origem congênita ou adquirida que ocasiona o ofuscamento e perda da qualidade da visão.
Na anatomia do olho humano, o cristalino é uma estrutura responsável pela definição de imagens focadas, à semelhança de uma lente. Quando ocorre opacidade nesta estrutura, a pessoa desenvolve catarata.
Neste artigo exclusivo, a RetinaPro explica tudo sobre esta condição de saúde, suas características, tipos e estratégias de correção por cirurgia de catarata. Ao final do texto, como bônus, respondemos às principais perguntas e dúvidas.
Continue no artigo e tenha uma ótima leitura!
O que é a catarata?
Na literatura médica, a catarata é considerada como qualquer tipo de opacidade do cristalino, uma das estruturas na anatomia do olho humano responsável pela visão nítida. Esta estrutura, que se assemelha a uma lente, altera suas dimensões de modo que a imagem seja focada.
Quando, por motivos congênitos ou adquiridos, ocorre o ofuscamento do cristalino, há o desenvolvimento da catarata. Uma condição associada à perda de capacidade de foco ideal realizado pelo cristalino.
Apesar de ser considerada a principal causa de cegueira, procedimentos médicos já bem consolidados, como a cirurgia de catarata, possuem a capacidade de reversão do quadro e recuperação da visão e remoção da opacidade do cristalino.
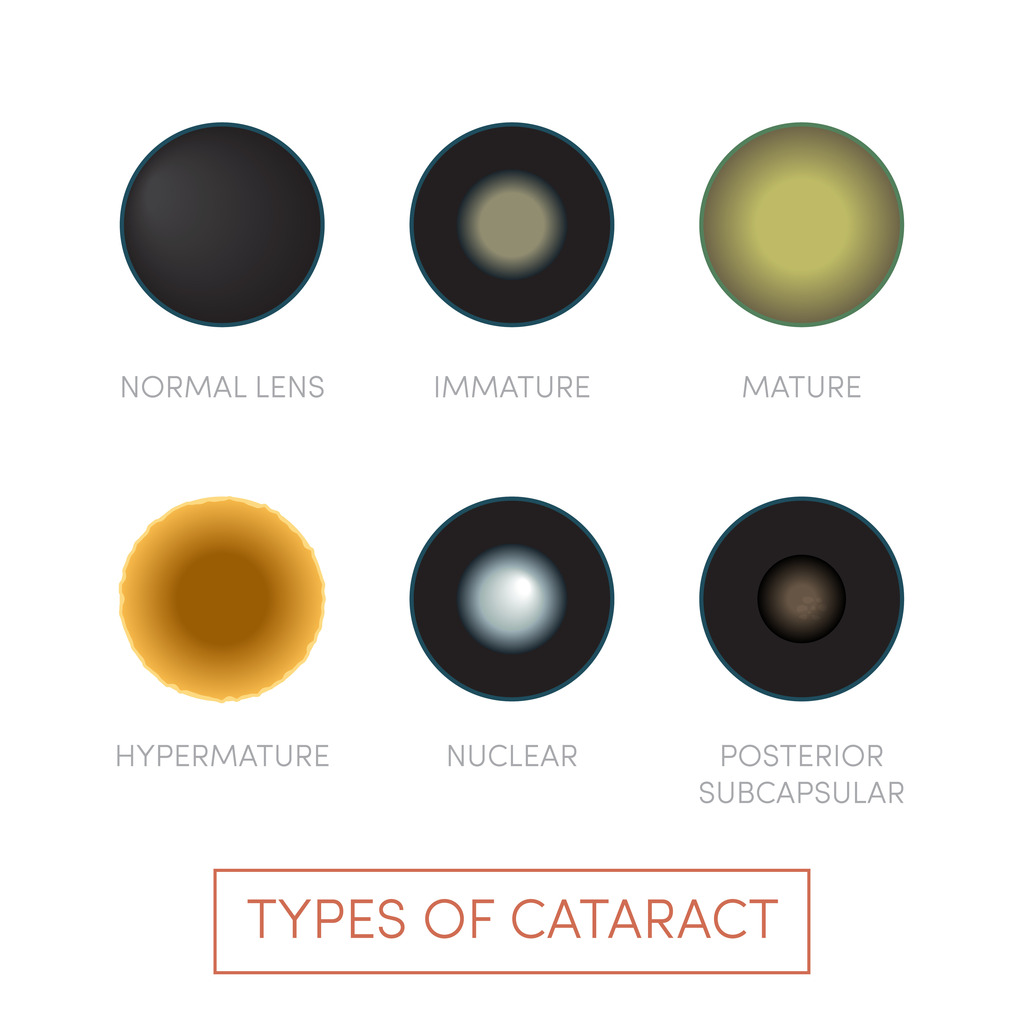
Principais tipos de catarata
Conforme o Conselho Brasileiro de Oftalmologia, existem duas classes de categorização da catarata: congênitas ou adquiridas. Este segundo grupo subdivide-se em outros contextos, como secundárias, traumática ou senil.
Vale ressaltar que esta doença apresenta terapêutica comprovada por meio da cirurgia de catarata. Um processo que evita a cegueira, restaurando o funcionamento removendo a opacidade do cristalino.
Catarata congênita
Caracterizada pela turvação total ou parcial do cristalino, presente desde o nascimento ou desenvolvida logo após. Pode apresentar como causa quadros de Infecções intrauterinas, doenças hereditárias, distúrbios do metabolismo, dentre outros quadros possíveis.
Catarata secundária
Na classe de cataratas de origem adquirida, o tipo categorizado como secundário origina-se tendo-se em vista quadros de saúde adquiridos, hábitos de saúde (por exemplo, tabagismo ou alcoolismo), diabetes ou fatores de exposição e estresse foto-oxidativo.
Catarata traumática
Os traumas também são incluídos nas possíveis causas do desenvolvimento da catarata, tendo como aspecto crucial a interferência e impacto no funcionamento ideal do cristalino, tendo-se em vista a anatomia do olho humano.
Catarata senil
Um dos tipos comuns de catarata adquirida, este tipo decorre do processo natural de envelhecimento da pessoa. Aspecto que interfere na capacidade do cristalino de, efetivamente, proporcionar imagens nítidas.
Tipos de cirurgia para catarata
A facectomia, nome dado a este tipo de cirurgia, pode ser realizada a partir de diversos métodos e técnicas, avaliadas de maneira detalhada pelo médico ou médica responsável.
Com o desenvolvimento dos equipamentos cirúrgicos e de técnicas médicas, a realização assistida por laser de femtossegundo tornou-se uma realidade comum.
Basicamente, o cristalino opaco deve ser removido, a partir de capsulotomia e, posteriormente, a inserção e fixação de lente intraocular (LIO). Isso permite a remoção do cristalino opaco e substituição por prótese
Cirurgia tradicional
As técnicas tradicionais ainda são empregadas, contudo, dado o avanço tecnológico são, cada vez mais, substituídas pelos equipamentos a laser no momento de realização de corte ou demais procedimentos durante a cirurgia.
Cirurgia a laser
A tecnologia a laser permite ao procedimento maior precisão e melhor recuperação posterior do paciente. Essencialmente, consiste na aplicação de laser de pulsos de picossegundos ou femtossegundos, com comprimento de onda não prejudicial à saúde, nos procedimentos que demandam corte.
Quais os principais sintomas da catarata?
Os sintomas da catarata incluem, recorrentemente, a diminuição da acuidade visual, a sensação de visão nublada ou enevoada, possível alteração na percepção das cores, assim como de maior sensibilidade com a luz.
Estes aspectos, quando relatados ao médico ou médica responsável, sinalizam a existência de catarata e, desse modo, é possível que sejam solicitados exames complementares de modo a se determinar o diagnóstico correto.
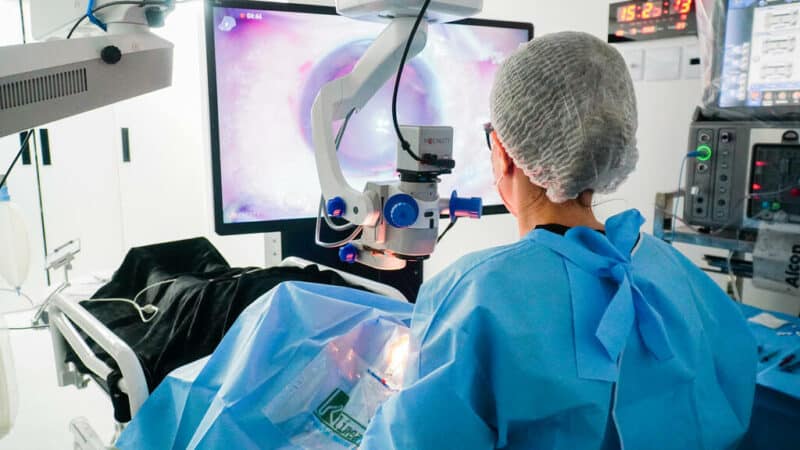
Como é feita a cirurgia de catarata?
A cirurgia de catarata é realizada a partir de procedimentos e técnicas consolidadas na literatura e prática médica, consistindo, basicamente, em:
- Criação de um canal para a inserção dos instrumentos cirúrgicos
- Proteção do endotélio da córnea e inserção de material viscoelástico
- Realização de capsulotomia e remoção da cápsula anterior do cristalino
- Inserção e fixação da lente intraocular (LIO)
Pré-operatório
Tendo em vista a natureza do procedimento, o pré-operatório da cirurgia de catarata deve obedecer e atender alguns aspectos. Neste momento, o médico ou médica responsável realizará uma avaliação de modo a determinar:
- Que os sintomas são, efetivamente, causados pela catarata e não outra patologia
- Identificar e prevenir casos de potencial complicação pós-cirurgia
- Determinar o melhor procedimento, tendo em vista as técnicas e conhecimentos atuais
Dia da cirurgia
Antes e no dia da cirurgia siga todas as recomendações médicas de preparação, tendo em vista prováveis indicações de hábitos alimentares, de sono, medicação ou outras estratégias indicadas pelo cirurgião ou cirurgiã responsável.
Pós-operatório
A depender da avaliação do médico ou médica responsável, podem ser indicados antibióticos e outros medicamentos. Do mesmo modo, também é de responsabilidade do médico ou médica a necessidade de visitas durante o pós-operatório.
Quais são os riscos de uma cirurgia de catarata?
Todo e qualquer procedimento cirúrgico apresenta riscos e estes são devida e cuidadosamente avaliados pelo médico ou médica responsável.
Aspectos como o quadro de saúde do paciente, dentre outros fatores, são postos em relação às possibilidades de intervenção cirúrgica, tendo como objetivo um procedimento exitoso e que permita uma recuperação rápida e saudável.
Por isso, fique atento a todas as recomendações e avaliações do médico responsável, de modo que a cirurgia seja realizada e os melhores resultados sejam alcançados.
Dúvidas comuns sobre a catarata
Confira abaixo as principais dúvidas e respostas!
Qual o valor da cirurgia?
Assim como qualquer outro serviço especializado, o valor depende de aspectos como expertise do profissional ou clínica, equipamentos e insumos médicos. Por isso, são comuns flutuações de mercado.
A cirurgia dói?
Não. Todos os procedimentos são realizados a partir de sedação inicial, com aplicação de anestesia local, de maneira tópica ou com injeção periorbitária.
Quanto tempo dura a cirurgia?
A duração da cirurgia pode variar de acordo com as intervenções necessárias dado o quadro diagnosticado. No entanto, tendo em vista os avanços tecnológicos, é de comum acordo na comunidade médica a realização com baixa duração.
Como é feita a anestesia?
A anestesia pode ser realizada de maneira tópica, com gotas de sedação, ou por meio de injeção periorbitária. Todo o procedimento é realizado e assistido por anestesiologista.
Qual o tempo de recuperação de uma cirurgia de catarata?
Devido aos avanços tecnológicos, tanto o tempo de realização da cirurgia quanto o período de recuperação são encurtados.
O que não pode fazer depois de uma cirurgia de catarata?
Recomenda-se que o paciente não realize esportes ou atividades físicas intensas durante um período de, no mínimo, uma semana. Do mesmo modo, o paciente deve evitar dormir com o lado da face operada em contato com o travesseiro.
Preciso usar óculos depois da cirurgia?
Em grande parte dos casos, ao final do procedimento é eliminada a necessidade de correção da visão por meio de óculos. Entretanto, vale sempre a pena ressaltar que cada caso diagnosticado demanda medidas personalizadas. Portanto, confira com o médico ou médica responsável.
Faça a sua cirurgia na RetinaPro
A RetinaPro investe diariamente em equipe e estrutura de modo que as necessidades de cada paciente sejam prontamente solucionadas, a partir de um atendimento humano especializado e altamente qualificado.
Nosso corpo clínico atua constantemente em direção à melhoria da saúde e qualidade de vida de cada uma de nossos pacientes, oferecendo os melhores planos de tratamentos com escuta ativa.
Entre em contato com nosso time de atendimento e agende uma consulta!
Conclusão
Neste artigo exclusivo da RetinaPro você aprendeu sobre a cirurgia de catarata, um procedimento de correção e eliminação da opacidade do cristalino por meio de inserção e fixação de lente intraocular (LIO).
Com o desenvolvimento atual dos equipamentos cirúrgicos e das técnicas em facectomia, esta cirurgia pode ser realizada a partir de laser, proporcionando resultados de excelência e uma recuperação rápida e saudável.
A RetinaPro conta com equipes médicas altamente qualificadas e corpo clínico especializado em cirurgia para eliminação da catarata. Entre em contato com nosso time de atendimento e agende uma consulta!
Doenças da retina têm cura? Leia e descubra
Você foi diagnosticado com uma retinopatia e quer saber se doenças da retina têm cura? Então, esse conteúdo foi criado especialmente para você. Nele, vamos falar sobre os principais problemas que podem afetar essa estrutura ocular, os seus sintomas e as formas de tratamento.
Vale ressaltar de antemão que muitas enfermidades não têm cura, mas podem ser controladas a partir de medicamentos, procedimentos e acompanhamento oftalmológico. Para isso, o ideal é ter um diagnóstico de forma precoce, evitando complicações, como hemorragia intraocular, descolamento de retina, glaucoma e, em alguns casos, a perda de visão.
Doenças da retina têm cura?
Antes de saber se doenças da retina têm cura, é importante conhecer as principais, seus sintomas e suas causas. Confira:
Retinopatia diabética
A retinopatia diabética é uma complicação da diabetes que ocorre quando os altos níveis de glicose no sangue danificam os vasos sanguíneos da parte posterior do olho, podendo levar ao seu rompimento com liberação de sangue e fluidos.
Esse problema ocorre em quase todos os pacientes diagnosticados com tipo 1 há mais de 20 anos e com 60% com diabete tipo 2, de acordo com os Arquivos Brasileiros de Oftalmologia.
Entre os principais sintomas, podemos citar:
- visão turva;
- mancha na visão e
- perda da visão periférica ou central.
Para saber mais sobre essa doença da retina, dê play no vídeo abaixo e confira nossa live completa sobre o tema:
Há cura?
A retinopatia diabética é uma das doenças da retina que não tem cura. Apesar disso, há diversas opções de tratamento disponíveis, como:
- laser: para reduzir os fluidos acumulados e os vasos sanguíneos anormais;
- medicamentos intraoculares: uso de anti-inflamatórios ou antiangiogênicos para reduzir os neovasos;
- vitrectomia: para casos mais avançados, quando há hemorragia.
Retinopatia hipertensiva
A pressão alta também pode trazer danos para o fundo do olho. A retinopatia hipertensiva é caracterizada pelo estreitamento dos vasos sanguíneos da retina, o espessamento da parede de pequenas artérias e veias, e, em alguns casos, obstrução e rompimento dos vasos.
Nas fases inicias, não há sintomas. Já nos casos mais graves, o paciente pode se queixar de:
- aumento da sensibilidade à luz;
- dores de cabeça e
- deterioração da visão.
Veja nossa live e saiba mais sobre a retinopatia hipertensiva:
Essa doença da retina tem cura?
Também não. O mais recomendado é preveni-lá e controlar a pressão arterial. Para isso, deve-se realizar atividades físicas, ter uma alimentação saudável e, claro, realizar consultas regulares com um médico de confiança.
Descolamento de retina
O descolamento de retina é uma doença que ocorre quando essa estrutura ocular se descola do vítreo, ficando “solta” dentro do globo ocular. Esse problema exige um tratamento urgente, já que pode levar à cegueira.
Para saber mais e ver os sintomas, confira o vídeo abaixo:
Há cura?
Essa doença da retina tem cura, sim. Ao identificar o descolamento de retina, o oftalmologista realiza de forma emergencial um procedimento para “colá-la” novamente. Isso pode ser feito a partir de diferentes técnicas, como:
- retirada do vítreo e substituição por gás ou óleo de silicone;
- colocação de faixas de silicone por fora do olho e
- injeção de gás nos olhos para fechar o buraco existente.
Essas são as enfermidades mais comuns que afetam a retina. Além dessas, ainda há:
- retinopatia miópica: alterações nos vasos sanguíneos por altos graus de miopia. Não é curável, mas pode ser tratada;
- doenças reumáticas: lúpus e artrite podem impactar os olhos. Não há cura, mas com medicamentos é possível controlar o problema na retina;
- tumores: podendo ser malignos ou não. A cura consiste na retirada do tecido em questão;
- infecções: como herpes, toxoplasmose e tuberculose. É possível se curar com o uso de antibióticos.
Se você ainda tem alguma dúvida sobre as doenças da retina e sua cura, entre em contato conosco e agende uma consulta com um especialista. E para mais conteúdos sobre saúde ocular, siga-nos no Facebook, no Instagram, no YouTube e no Spotify.
Ceratocone tem cura? Saiba mais
Após receber o diagnóstico, é comum se perguntar se ceratocone tem cura ou não. Essa doença modifica o formato da córnea e pode afetar um ou os dois olhos. Apesar de ser uma enfermidade séria, com os devidos cuidados é possível viver com ela sem maiores complicações.
Segundo o Conselho Brasileiro de Oftalmologia, 4 a 600 pessoas a cada 100.000 indivíduos desenvolvem esse problema durante a sua vida. Estima-se que cerca de 6% a 8% dos casos contam com histórico familiar. Além disso, as primeiras manifestações tendem a ocorrer entre 13 e 18 anos, sendo que há progressão por uma média de 6 a 8 anos antes de estabilizar.
Para falar mais sobre essa doença e discutir se ceratocone tem cura ou não, criamos esse artigo. Continue lendo e tire suas dúvidas.
Quais são os sintomas iniciais de ceratocone?
Antes de falarmos sobre ceratocone ter cura ou não, precisamos falar sobre os sintomas dessa doença, que são normalmente ignorados pelos pacientes, impossibilitando o diagnóstico de forma precoce.
Nos estágios iniciais, não há nenhuma manifestação, uma vez que o formato da córnea ainda é similar ao normal. Com o passar do tempo, o paciente pode começar a se queixar de:
- visão turva;
- sensibilidade a luz;
- coceira nos olhos;
- dor de cabeça;
- dificuldade para ver em ambientes escuros;
- alteração no foco;
- distorção de linhas retas e
- percepção de halos ao redor das fontes de luz.
Grande parte desses sintomas pode ser confundida com astigmatismo, mas as duas doenças são totalmente diferentes! Para saber distinguir uma da outra e iniciar o tratamento deve-se realizar quanto antes uma consulta com um oftalmologista.
É importante frisar que a piora do ceratocone pode levar bastante tempo, mas é algo que deve ser evitado a todo custo, uma vez que pode prejudicar muito a visão permanentemente.
Quais são as possíveis causas?
Não há exatamente uma causa para desenvolver ceratocone, podendo ocorrer em diferentes gêneros e idades. Apesar de ainda não ser algo confirmado, suspeita-se que há questões genéticas, uma vez que parte dos pacientes conta com casos na sua família, como apontado pela SBO acima.
Além disso, outros fatores podem influenciar, como:
- hábito de coçar os olhos com frequência;
- alergias, como asma e rinite;
- redução de colágeno;
- Síndrome de Down e
- alterações oculares congênitas.
Para saber mais sobre esse problema ocular, dê play no vídeo abaixo e confira a nossa live sobre o tema.
Como é feito o diagnóstico do ceratocone?
Para entender se ceratocone tem cura é preciso falar sobre o diagnóstico. Esse processo envolve a análise dos sintomas, assim como a realização de alguns exames, como:
- lâmpada de fenda;
- paquimetria corneana;
- topografia computadorizada da córnea e
- tomografia de córnea.
Vale ressaltar aqui que cabe ao médico definir os exames necessários para realizar o diagnóstico. Nem sempre todos os citados acima serão necessários para avaliar o formato da córnea e analisar o comprometimento para identificar os melhores métodos para tratamento.
Afinal, ceratocone tem cura?
Não, ceratocone não tem cura, mas há tratamento para lidar com a doença e evitar a sua progressão. O método escolhido dependerá diretamente da fase em que a enfermidade está, podendo envolver:
- óculos de grau: para casos iniciais apenas para corrigir o astigmatismo;
- lentes de contato: use de uma lente rígida para comprimir a córnea e melhorar a acuidade visual, e
- crosslinking: é feita a raspagem da córnea para remover a camada mais externa do tecido. Então, aplica-se colírio para evitar o avanço da doença.
Além disso, nos casos mais sérios pode ser necessário realizar o transplante de córnea, em que é retirada essa estrutura do olho e transplantada uma saudável. Confira a nossa live sobre essa cirurgia e entenda como ela funciona e quando ela é indicada.
Como prevenir o ceratocone?
É impossível prevenir totalmente o ceratocone, mas há alguns hábitos que reduzem as chances de desenvolver essa doença. O principal é evitar ao máximo coçar os olhos. Além disso, deve-se realizar de forma periódica uma consulta com um oftalmologista para fazer um check-up e garantir um diagnóstico precoce.
Se você mora em Belém ou região, conte conosco para isso. Entre em contato para agendar uma consulta preventiva e converse com um de nossos especialistas sobre essa doença.
E para ver mais dicas para cuidar da sua saúde ocular, acompanhe o nosso Facebook, Instagram, canal do YouTube e Spotify.
Tudo o que você precisa saber sobre catarata no olho
Manter a saúde dos olhos é fundamental para garantir uma boa qualidade de vida. Para isso, é preciso ficar bem informado sobre a saúde oftalmológica, a fim de adotar uma postura preventiva e evitar transtornos. Entre as várias doenças que podem afetar a região ocular, está a catarata no olho.
Você com certeza já ouviu falar sobre essa enfermidade, mas será que sabe realmente o que é esse problema e o motivo dele ocorrer?
Preparamos este conteúdo especial com informações sobre essa doença para você ficar expert no assunto e poder tomar todos os cuidados preventivos. Ficou interessado? Acompanhe o nosso post e tire suas dúvidas sobre catarata no olho!
O que é catarata no olho?
A catarata no olho é uma doença que se caracteriza pela opacidade ou branqueamento do cristalino, uma estrutura localizada entre a íris e o humor vítreo. Ele funciona como uma lente para o olho, focando os raios de luz que entram pela pupila. Ao passarem pelo cristalino, esses feixes de luz se dirigem à retina. É na retina que acontecem reações químicas que geram transformações elétricas, as quais são enviadas ao cérebro pelo nervo óptico.
Baixe agora: Conheça as partes do olho
O cristalino é constituído de água e proteínas, sendo transparente. Quando a pessoa está com catarata, ele fica branco e opaco. A imagem formada no cérebro fica fora de foco e com menos tonalidades do que a imagem real. Além disso, a visão do indivíduo fica embaçada.
A catarata é uma doença que pode ser congênita, mas o maior motivo de aquisição do problema é o envelhecimento.
Dê play no vídeo abaixo e saiba mais sobre essa doença.
Vale ressaltar que, de acordo com a Associação Médica Brasileira e Conselho Federal de Medicina, cerca de 40% de todos os casos de cegueira são causados por catarata no olho, o que reforça a importância de identificar essa doença de forma precoce.
Como identificar a doença?
Para identificar a catarata no olho, é necessário consultar um oftalmologista. Ele realiza o diagnóstico através do exame chamado biomicroscopia. Caso a pessoa esteja com a doença, a pupila fica branca durante o exame.
Além disso, esse problema também pode afetar crianças recém-nascidas. Por isso, é importante que, ao nascer, o bebê faça o “teste do olhinho”, que é um procedimento obrigatório em todas as maternidades brasileiras.
No teste, o médico emite luz nos olhos da criança. Se houver um reflexo amarelado, alaranjado ou avermelhado, ela está saudável. Porém, se houver um reflexo branco, o bebê está com catarata ou outra doença dos olhos, sendo necessário tomar providências.
Para saber mais sobre a saúde ocular de crianças, confira a nossa live completa sobre o assunto.
Quais são os sintomas da catarata no olho?
Os principais sintomas da catarata no olho são:
- redução da sensibilidade para cores e ao contraste;
- visão embaçada ou desfocada;
- forte sensibilidade à luz (fotofobia);
- visão duplicada em um dos olhos;
- mudança frequente de óculos e
- dificuldades em atividades diárias, como ler e dirigir.
É importante lembrar que há alguns fatores que aumentam o risco de ocorrência da doença, como:
- alcoolismo;
- diabetes;
- tabagismo;
- obesidade;
- hipertensão;
- exposição direta a raios ultravioleta ou raio-X;
- lesão ocular prévia ou inflamação;
- histórico de catarata na família e
- uso frequente de corticoides.
Quais os tipos de catarata?
Há vários tipos de catarata no olho. Veja quais são elas.
Catarata congênita
A catarata congênita acontece em crianças, nos primeiros 6 meses de vida ou logo no nascimento. Quase sempre, ela é decorrente de infecções que ocorrem nos 3 primeiros meses de gestação. É preciso tratar a doença com rapidez, pois ela pode levar à cegueira infantil.
Leia também: Quais são as doenças oftalmológicas na infância as mais comuns?
Catarata adquirida
A catarata no olho do tipo adquirida pode ser classificada de diversas formas:
- catarata senil: é a catarata adquirida com o envelhecimento. Normalmente, começa após os 65 anos de idade e evolui lentamente, com o passar do tempo. Caso a pessoa tenha diabetes, a progressão da doença pode ser muito rápida, sendo necessário fazer uma cirurgia com urgência;
- catarata diabética: decorre do diabetes e se desenvolve rapidamente;
- catarata causada por medicamentos: é a catarata provocada pelo uso prolongado de corticoides;
- catarata traumática: a doença se desenvolve por causa de traumatismos de contusão ou de perfuração, sendo que só ocorre no olho atingido e não se relaciona com a idade. Se a estrutura conhecida como cápsula lenticular for danificada, o problema se desenvolve muito rápido. Do contrário, ele demora anos para evoluir;
- catarata incipiente ou facoesclerose: é o estágio inicial da doença, em que o cristalino fica um pouco turvo, mas não há perda significativa da visão. O médico deve avaliar a progressão do problema e definir se será necessária uma cirurgia, e
- catarata espacial: pode ser subcapsular, nuclear ou cortical.
Como é feito o tratamento da catarata no olho?
O tratamento é feito por meio de uma operação. No procedimento, o cristalino envelhecido e opaco é removido e substituído por uma lente artificial. É um processo considerado seguro e eficaz. A duração da intervenção é rápida e, em poucos dias, a pessoa já volta a enxergar normalmente.
Há riscos de sangramento, infecção e descolamento da retina, mas essas possibilidades são raras. No caso de crianças muito novas com catarata, o médico pode indicar alguns colírios até o momento em que a cirurgia possa ser realizada.
Dê play na nossa live para saber mais e entenda como é feito o procedimento de retirada da catarata no olho.
De que formas podemos prevenir a catarata no olho?
Não há uma estratégia definida para prevenir a catarata no olho, mas é possível tomar alguns cuidados para evitar a doença. Como foi possível ver no artigo, ela está fortemente associada ao diabetes. Dessa forma, controlar o açúcar no sangue é uma forma de prevenção.
Para isso, recomenda-se:
- prática de atividades físicas regulares;
- realização de exames regularmente e
- manutenção de uma alimentação balanceada, rica em vegetais e em vitamina C.
Além disso, é importante proteger os olhos do sol e de telas e evitar o fumo e o consumo de bebidas alcoólicas. Por último, é fundamental realizar acompanhamentos regulares no médico e fazer exames oftalmológicos de forma periódica. Assim, é possível evitar a ocorrência de doenças e diagnosticar problemas de forma precoce.
Ainda tem alguma dúvida sobre catarata no olho? Entre em contato conosco e converse com um de nossos especialistas.
E se você gostou desse artigo, não deixe de nos seguir no Facebook e no Instagram para ver mais conteúdos similares.
Estrabismo em crianças pode ser sintoma da retinosquise juvenil
O estrabismo em crianças sempre é um motivo de preocupação entre os pais, uma vez que essa condição tem grandes impactos sociais, psicológicos e pode até mesmo ocasionar na perda de visão.
Esse problema afeta cerca de 3% das pessoas durante os seus primeiros anos de vida. Dessas, 50% sofrem de algum problema de vista devido à redução da acuidade visual causada durante o desenvolvimento desse sentido, segundo o Manual MSD.
O que muitos pais não sabem é que o estrabismo em crianças pode estar relacionado com a retinosquise juvenil, uma doença rara que causa a degeneração da retina. Por esse motivo, é de extrema importância fazer o acompanhamento oftalmológico quando se nota qualquer tipo de desvio nos olhos dos filhos.
Continue lendo esse artigo e saiba mais sobre a relação entre esses problemas oculares.
O que é retinosquise juvenil?
Em termos gerais, a retinosquise juvenil é uma doença relativamente rara que degrada a retina. Isto é: a parte interna do olho fica afetada e a visão vai piorando com o passar do tempo, o que é percebido durante a infância ou adolescência.
Esse problema ocorre majoritariamente em pessoas do sexo masculino, uma vez que é causada por um defeito genético no cromossomo X que é passado de pai para filho. Como as mulheres possuem dois cromossomos X, normalmente há uma “versão saudável” que não conta com o problema e faz com que a pessoa não manifeste a enfermidade.
Já nos homens, como há genes X e Y, quando o primeiro está defeituoso há o aparecimento da alteração. Saiba mais sobre doenças hereditárias que afetam os olhos na nossa live completa sobre o tema. Basta dar play no vídeo abaixo.
Quais são os principais sintomas?
Como falado, o estrabismo em crianças está diretamente ligado com a retinosquise juvenil, sendo o principal sintoma notado pelos pais. Mas também há pacientes que relatam:
- hipermetropia, ou seja, dificuldade para enxergar de perto;
- perda da visão periférica e
- hemorragia no olho.
Esse último sintoma é causado por danos aos vasos sanguíneos. Caso você note esses sinais em um parente, amigo ou filho durante a infância, procure de forma urgente um oftalmologista. O especialista irá realizar os exames necessários para chegar ao diagnóstico e iniciar o tratamento quanto antes.
Exames indicados para crianças com estrabismo
A retinosquise juvenil é rara, mas, mesmo assim, exige atenção. Por esse motivo, os oftalmologistas indicam alguns exames quando há estrabismo em crianças, como:
- tomografia de alta definição (OCT): exame que cria imagem 3D das estruturas oculares;
- ecografia ocular: também chamado de ultrassom, esse procedimento permite a avaliação dos tecidos dos olhos;
- angiofluoresceinografia: avalia os vasos sanguíneos da parte posterior do globo ocular e
- autofluorescência panorâmica: analisa uma parte da retina, chamada epitélio pigmentado.
Saiba mais sobre esses exames e a sua forma de realização na live com nossos especialistas em retina.
Como é o tratamento para estrabismo em crianças?
Como já falamos, essa patologia é rara e pesquisas estão sendo feitas para descobrir a alteração no gene X, a fim de realizar a prevenção. Mas para casos em que a investigação do estrabismo em crianças levou ao diagnóstico de retinosquise juvenil, pode-se optar por alguns tipos de tratamento, como:
- uso de colírios;
- fotocoagulação a laser, e
- cirurgia de vitrectomia.
Dê play no vídeo abaixo para entender como é feita a vitrectomia e as suas indicações.
Vale ressaltar que apenas um profissional qualificado poderá avaliar o caso para identificar qual é o tratamento mais indicado, considerando a idade do paciente, os seus sintomas e as possíveis consequências da doença para a visão.
Como acontece na prática?
Para você entender melhor a retinosquise juvenil, trouxemos um exemplo. Confira: Maurício Avelar (nome fictício), com 28 anos, procurou o setor de urgência do hospital de olhos após ter sido encaminhado pelo serviço de saúde básica de uma cidade no interior.
Ele relatou sofrer de uma diminuição gradativa da percepção visual nos últimos 8 anos. Maurício negou presença de outros sintomas, como dor, febre ou secreção e informou ter estrabismo desde criança.
Ele foi submetido a diversos exames como mapeamento de retina, angiofluoresceinografia panorâmica e tomografia de alta definição (OCT). O resultado dos exames confirmou a retinosquise juvenil e demonstrou alteração na retina. A partir dos exames, também foi possível descartar outras doenças oculares que possuem sintomas similares.
O tratamento sugerido foi uma pequena cirurgia para que a retina não se desgrudasse totalmente. Na sequência, Maurício passou a fazer acompanhamento periódico com o oftalmologista para evitar a perda total da visão.
É importante entender que cada caso é único e deve ser tratado como tal. Por isso, é fundamental procurar clínicas que sejam referência no tratamento de patologias oftalmológicas quando for se consultar.
Além disso, também é importante ficar atento ao estrabismo em crianças. Faça consultas regulares com um especialista e realize todos os exames recomendados.
Agora que você já sabe mais sobre a relação desses dois problemas oculares, não deixe de nos seguir no Instagram e no Facebook para saber mais sobre a saúde dos olhos.
E caso você more em Belém e esteja com os sintomas citados acima, entre em contato conosco para agendar uma consulta e tirar suas dúvidas com um especialista em doenças da retina.
Cuidado dos olhos: conheça 16 mitos e verdades
Assim como é preciso prezar pela saúde do coração, dos rins e outros órgãos, o cuidado dos olhos também é necessário. Mas, infelizmente, ainda existem muitos mitos sobre isso que fazem com que as pessoas tenham dúvidas sobre o que deve ou não deve ser feito.
Isso tem impacto diretamente na saúde e na prevenção de doenças, uma vez que alguns hábitos podem prejudicar de forma permanente a visão. Neste artigo, você encontra alguns mitos e verdades sobre o cuidado dos olhos. Continue lendo e e tire suas dúvidas sobre saúde ocular!
Principais mitos e verdades sobre o cuidado dos olhos
Tire todas as suas dúvidas sobre o cuidado dos olhos e veja nossas dicas para ter mais saúde ocular:
1. Ler com pouca luz prejudica a visão?
Mito! A quantidade de luz durante a leitura não interfere na saúde dos olhos. O excesso ou falta de luz pode apenas gerar um desconforto e reduzir seu interesse pela atividade. No escuro, há uma redução da velocidade da leitura e um maior estímulo ao sono.
2. Ler em um veículo em movimento descola a retina?
Mito! Ler no ônibus ou no carro pode causar mal-estar, como tonteira, náuseas ou dor de cabeça, devido ao esforço para manter a concentração com o movimento. Porém, ler em um veículo em movimento não causa descolamento de retina. Ou seja: você pode ler onde quiser e não precisa se preocupar com esse cuidado dos olhos.
3. Usar os óculos de outra pessoa faz mal?
Verdade! Não é por acaso que é necessária uma receita para a confecção dos óculos. As medidas de distância entre os olhos e do eixo do grau dos óculos, por exemplo, são personalizadas.
Usar óculos de outra pessoa ou comprar modelos prontos em feiras podem causar diversos problemas, como:
- dores de cabeça;
- fadiga;
- tontura e
- não correção do problema de vista.
Saiba mais sobre o uso de óculos e os problemas que podem ser corrigidos com ele na nossa live completa sobre o tema:
4. Um cuidado dos olhos é trocar os óculos de grau anualmente
Verdade! Todos os pacientes que utilizam óculos precisam ter esse cuidado dos olhos. Deve-se realizar anualmente um exame com um oftalmologista de confiança para verificar se houve, ou não, alteração no grau.
Vale ressaltar que, às vezes, mesmo quando não há alterações no grau, é importante trocar suas lentes que, com o tempo, vão sofrendo arranhões, riscos, perda da camada antirreflexo, etc.
5. Óculos escuros protegem a visão?
Verdade! Os óculos escuros são uma proteção importante contra os raios solares. No entanto, para que sejam eficazes, é necessário que tenham a proteção contra os raios ultravioletas e infravermelhos.
Não compre óculos escuros sem procedência! As lentes escuras fazem com que a pupila se dilate, permitindo a entrada de mais luz. Sem a proteção, esse excesso de raios solares pode causar doenças como a catarata e a degeneração macular.
Dê play no vídeo abaixo para saber mais sobre a ação do sol nos olhos e os seus malefícios a longo prazo.
6. Olhar diretamente para o Sol causa cegueira?
Verdade! Quando a exposição é prolongada, os raios ultravioletas que são emitidos pelo Sol podem causar queimaduras e lesões irreversíveis na retina e no cristalino, podendo inclusive desencadear a catarata.
Leia agora: Óculos de sol pode proteger de doenças oculares?
7. O computador prejudica o cuidado dos olhos
Mito! O uso do computador não compromete a visão. O que ocorre é que a luz emitida pela tela faz com que você pisque menos, o que reduz a lubrificação dos olhos e pode causar um desconforto, como ardência dos olhos. Para evitar esse efeito, basta fazer uma pausa de cinco minutos a cada hora em frente à tela.
8. Colírios podem ser usados sem receita médica?
Esse é um dos maiores mitos sobre o cuidado dos olhos! Colírios são medicamentos e só devem ser usados com prescrição — mesmo os aparentemente inofensivos, indicados para lubrificar os olhos. O uso indiscriminado desses medicamentos pode causar sérios danos à sua saúde ocular.
Para se ter ideia do que pode ocorrer, soluções com corticoide estão relacionadas com casos de catarata e glaucoma. Por isso, devem ser utilizadas apenas quando necessário.
Além disso, é preciso cuidado com o manuseio do colírio para evitar contaminações. Lave sempre as mãos antes de usar o colírio e não encoste o frasco nos olhos.
Clique no vídeo abaixo e saiba como usar corretamente esse medicamento.
9. Cenoura faz bem para os olhos?
Verdade! A cenoura é rica em vitamina A e luteína, substâncias antioxidantes que oferecem uma proteção natural para os olhos, melhorando especialmente a visão noturna. Além de comer cenoura, ter uma dieta equilibrada também é essencial para a saúde dos olhos.
Quer saber mais sobre a influência da alimentação no cuidado dos olhos? Veja a nossa live completa sobre isso!
10. Diabetes causa cegueira?
Verdade! Taxas altas de glicemia comprometem a saúde ocular, podendo causar:
- descolamento de retina;
- hemorragia;
- glaucoma e
- catarata.
Por isso, toda pessoa que tem diabetes deve fazer anualmente o mapeamento da retina para verificar se há danos causados pela doença.
Confira como evitar complicações oculares dessa doença no vídeo abaixo!
11. A catarata é hereditária?
Meia verdade! Há, sim, casos de catarata congênita que são hereditários, mas a maioria dos casos está relacionada ao envelhecimento do cristalino, que é natural com o avançar da idade. É a chamada catarata senil.
Mas há cuidados dos olhos que podem auxiliar nos outros tipos de catarata, como:
- controlar a diabetes;
- evitar traumas oculares;
- cessar o tabagismo;
- não ingerir muita bebida alcoólica.
12. Um cuidado dos olhos é sentar longe da TV?
Mito! Sentar mais perto da TV que o necessário pode dar uma forte dor de cabeça, mas não prejudica a visão. Porém, um ponto merece atenção: se você está se sentando mais próximo ao televisor por não estar enxergando, isso pode ser um sinal de miopia.
Entenda mais sobre miopia nesse vídeo:
13. Consumir adoçantes artificiais com frequência pode deixar meus olhos mais sensíveis à luz?
Verdade! Se você possui um alto consumo de adoçantes artificiais, como os ciclamatos, seus olhos podem se tornar mais sensíveis à luz. Isso acontece devido à composição do produto.
O aumento da sensibilidade também pode ocorrer por outros fatores, como:
- alguns antibióticos;
- contraceptivos orais e
- remédios para pressão alta e diabetes.
14. Usar óculos por muito tempo vai enfraquecer meus olhos?
Mito! Os óculos são usados para corrigir miopia, hipermetropia, astigmatismo ou presbiopia e, não, eles não enfraquecerão seus olhos. Eles são apenas auxiliares ópticos externos que fornecem uma melhor visão às pessoas que possuem erros de refração.
Então, um cuidado dos olhos que você não pode deixar de lado é utilizar os seus óculos sempre, uma vez que eles fazem bem para a sua saúde ocular.
15. Canetas que emitem laser podem causar cegueira?
Verdade! Dispositivos portáteis que emitem raios laser podem causar danos graves à visão, inclusive a cegueira. Sobretudo, os lasers de cor verde.
O que acontece é que a maioria desses objetos não é regulamentada e pode atingir uma alta potência. Se direcionados aos olhos, podem atravessar a córnea e o cristalino e chegar até a retina, provocando queimaduras e, em muitas vezes, a cegueira do olho atingido.
16. “Virar” os olhos pode torná-los permanentemente “virados”?
Outro grande mito sobre o cuidado dos olhos! Nossos músculos oculares têm a função de mover nossos olhos nas mais diversas direções. “Virar” os olhos — olhar para a esquerda, para a direita, para cima ou para baixo — não forçará os olhos a permanecerem permanentemente “virados”.
Isso só acontece por meio de algum erro de refração não corrigido ou de algum dano muscular ou nervoso, mas nunca por forçar os olhos para essa posição.
Se você quer saber mais sobre saúde ocular e deseja garantir que os seus olhos estão bem, realize uma consulta conosco. Somos uma clínica especializada em Belém e temos um time altamente capacitado para atendê-lo.
E caso você queira mais conteúdos desse tipo para melhorar o cuidado dos olhos, siga-nos no Instagram e no Facebook. Se quiser tirar alguma dúvida, basta nos mandar uma mensagem.
Diabetes e os olhos: um relato sobre a importância dos exames
A relação entre a diabetes e os olhos é muito forte e deve ser uma preocupação de todos os pacientes diagnosticados com essa doença. Quando o sangue fica com altos níveis de glicose por longos períodos, diversas complicações podem ocorrer, como a retinopatia diabética, a catarata e o glaucoma, por exemplo.
De acordo com o Ministério da Saúde, no Brasil há mais de 16,8 milhões de pessoas, com idade entre 20 e 79 anos, diabéticas. A previsão é que esse número cresça ainda mais com o passar dos anos.
Além de estar relacionada com problemas cardiovasculares e renais, os olhos também são impactados. Segundo um artigo publicado no periódico Arquivos Brasileiros de Oftalmologia, uma complicação da diabetes é a principal causa de cegueira dos adultos.
Essa complicação é chamada de retinopatia diabética e afeta 99% dos pacientes diagnosticados há mais de 20 anos com diabetes tipo 1 e em 60% com tipo 2. Saiba mais sobre essa doença e a sua relação com a visão na nossa live sobre o tema:
Para trazer mais informações sobre esse problema e reforçar a importância de realizar exames de forma periódica, trouxemos o relato de Pablo Silva, analista de sistemas e autor do blog Eu e a Bete. Confira!
Relato de Pablo Silva sobre diabetes e os olhos
“Um simples exame pode deixar você com uma sensação de estar no caminho certo.
Aliás, todo o esforço e os desafios ao lado da diabetes geram como recompensa resultados como os que previamente obtive. Desde a descoberta da doença, há mais de 2 anos, uma das coisas que sempre ouvi e que tenho extrema preocupação é com os olhos.
Pode soar contraditório, mas depois que descobri ser diabético, eu ainda não havia realizado uma consulta no oftalmologista. Isso ocorre mesmo relatando esse temor com problemas na visão.
Voltando no tempo
Desde os meus 5 anos, eu uso óculos e há uns 3 anos parei por imenso descuido. É aquela fase de: “Ah não preciso mais!”. Fato este que reprovo, mas estou corrigindo o tempo perdido.
Trabalho por muitas horas na frente de um computador, de madrugada e durante o dia. Tarefas simples como assistir TV, ler um livro e ficar no celular, depois de algumas horas, me provoca dor de cabeça ou irritabilidade nos olhos.
Exames para avaliar os olhos
Bem, apresentei a vocês um pouco do meu histórico ocular, que justifica o meu temor sempre que inicio os exames.
Em uma visita a um oftalmologista, o médico explicou sobre a relação entre diabetes e os olhos e mencionou que eu deveria realizar alguns exames aprofundados, referente ao glaucoma, pois havia uma alteração e que deveria dar atenção a isso.
Você foi lá realizar os exames? Nem eu. Mas depois de um tempo, realizei o exame mais importante de todos: o de fundo de olho, que permite a detecção de qualquer lesão ou alteração devido a “Bete”.
Felizmente, tive um resultado excelente, sem nenhum comprometimento referente a diabetes em meus olhos. Segundo o que entendi, além de avaliar a situação de um provável glaucoma, o procedimento também permite identificar a condição do meu conjunto ocular de maneira completa.
Importância de examinar os olhos
Na consulta com o oftalmologista, fui informado a importância dos exames que avaliam a relação entre diabetes e os olhos, como o mapeamento da retina e a angiofluoresceinografia.
Por meio deles, é avaliada a saúde dos olhos e mais! Qualquer alteração indica que é necessário ter ainda mais atenção com as complicações em outros órgãos, como o coração e os rins.
Sei que realizar esses exames gera medo, mas vamos em frente! Busco realizá-los sempre que o meu oftalmologista pede e sei que caso tenha alguma anormalidade, irei realizar o devido tratamento, pois, sinceramente, não pretendo ter nenhum problema com a minha ferramenta de trabalho: os meus olhos.
Em relação aos óculos, eles já estão sendo providenciados novamente. Um pequeno grau, mas que necessito logo retornar ao seu uso.
Pessoal, não se descuidem
Um simples exame pode fazer a grande diferença em sua vida. Levei no máximo uma hora em toda consulta, realizei todos os exames necessários e sai com a obrigação de zelar por minha visão.
Faça o mesmo, pois infelizmente em prática só valorizamos determinadas coisas quando não temos mais o controle delas ou já é tarde demais. Portanto, o que os olhos podem ver, a nossa Bete nunca irá sentir!
Sobre Pablo Silva e o “Eu e a Bete”
Após o diagnóstico da diabetes no ano de 2013, resolvi criar um blog com a proposta de encontrar pessoas que, assim como eu, buscavam ajuda e respostas para a doença. Surgia assim o “Eu e a Bete” que em seus anos de vida rendeu bons frutos, amigos, experiências e aprendizado.
Hoje somos mais de 56 mil amigos da “Bete” que buscam a cada dia entender que a diabetes não limita, apenas motiva ir muito além do que somos capazes.”
Esse post foi produzido por Paulo Silva e editado por nós. Paulo é membro do Blue Circle Voices – IDF – International Diabetes Federation e autor e Editor da Revista “Em diabetes”. Se desejar saber mais sobre a sua jornada, siga no Instagram e no Facebook.
E caso você queira se aprofundar ainda mais sobre a relação entre diabetes e os olhos, confira uma live com os nossos especialistas.
Tem diabetes e mora em Belém? Entre em contato conosco para agendar uma consulta e realizar os seus exames. Não esqueça também de nos seguir no Facebook e no Instagram para ver mais conteúdos desse tipo.
Retinoblastoma: conheça o tumor ocular mais comum em crianças!
O retinoblastoma é o tipo de tumor ocular mais comum na infância, mas, apesar disso, não há muitos casos no mundo, o que torna essa doença rara. Esse fato contribui, e muito, para o conhecimento da população em relação a esta enfermidade.
Esse tumor desenvolve-se na retina (parte do olho responsável pela nossa visão) no momento de formação do feto, ou seja, na barriga da mãe. Ele pode ser hereditário (congênito) ou não hereditário (espontâneo) e afetar os dois olhos da criança ou apenas um deles.
Vale ressaltar que esse é um câncer bastante agressivo, podendo até levar o paciente à cegueira ou a óbito. O diagnóstico tardio, infelizmente, reduz consideravelmente as chances de cura. Mas a boa notícia é que, se descoberto e tratado precocemente, ele é altamente curável.
Recentemente, o apresentador Tiago Leifert usou suas redes sociais para compartilhar que sua filha de 1 ano e 3 meses está com esse tipo de câncer, o que aumentou consideravelmente as pesquisas e a preocupação sobre essa doença.
Nós acreditamos que a informação pode – literalmente, nesse caso – salvar vidas, e deve ser compartilhada com todos. Por isso, continue lendo esse artigo para saber mais sobre o que causa o retinoblastoma, os seus sintomas, suas formas de tratamento e mais!
O que é o retinoblastoma?
Antes de mais nada, é preciso compreender que os olhos começam o seu desenvolvimento durante a própria formação do feto. Durante essa primeira fase, eles passam por um processo de divisão celular que estrutura a retina.
Em condições de normalidade, o esperado é que, em um determinado estágio, a multiplicação das células embrionárias, chamadas de retinoblastos, seja interrompida. Quando isso não acontece, temos um retinoblastoma. Essa doença, então, ocorre quando o as células continuam se multiplicando de forma rápida e descontrolada, o que forma o tumor.
Em síntese, trata-se de um tumor ocular maligno (um câncer) desenvolvido a partir das células embrionárias da retina. Ele acomete a visão de crianças e pode se manifestar já no momento do nascimento, ou até os cinco anos de idade.
É importante frisar que o retinoblastoma não é a única doença ocular que pode afetar bebês ou crianças. Existem muitas outras enfermidades, como é o caso da retinopatia da prematuridade. Dê play no vídeo abaixo e saiba mais.
Quais são as causas?
A classificação do retinoblastoma divide-se em dois tipos: hereditário (congênito) ou não hereditário (espontâneo). Quando hereditário, ele pode ser unilateral ou bilateral — em outras palavras, pode acometer apenas um dos olhos (correspondente a 15% dos casos) ou os dois (25% dos casos). Já na forma espontânea, o tumor é sempre unilateral e representa cerca de 60% dos casos, de acordo com a Sociedade de Pediatria do Rio Grande do Sul.
Saiba mais sobre cada um dos tipos.
Retinoblastoma hereditário
Essas são as situações em que o retinoblastoma decorre de mutação genética, afetando o gene RB1 no cromossomo 13. O principal fator apontado como de risco para o surgimento desse tipo de tumor ocular é o histórico familiar, quando há caso positivo na família (principalmente, nos pais).
Outra possível causa está relacionada à mutação desse gene durante o período de desenvolvimento do feto no útero, contudo, a origem dessa modificação genética ainda não está completamente esclarecida.
Retinoblastoma não hereditário
Até agora não foram desvendadas as razões do surgimento de retinoblastomas espontâneos (ou esporádicos). Foram levantadas algumas hipóteses — ainda não comprovadas, mas que estão sendo investigadas — para o aparecimento do tumor em sua forma unilateral não hereditária. Uma delas sugere uma relação com o vírus do HPV, que é a causa predominante do câncer de colo de útero.
Quais são os sintomas da reinoblastoma?
Como já falado, o diagnóstico precoce do retinoblastoma é indispensável para aumentar as chances de cura. Infelizmente, muitos pais não sabem quais são os sintomas da doença e acabam não dando a devida atenção ao caso.
O sinal mais aparente que indica a presença dessa doença é uma espécie de reflexo branco na pupila, análogo ao do olho do gato, conhecido como leucocoria. Esse sintoma se manifesta em 90% dos casos diagnosticados até hoje.
Esse reflexo esbranquiçado pode ser percebido sob incidência de luz artificial (com a pupila previamente dilatada) ou quando o flash de câmeras fotográficas e celulares atinge diretamente os olhos ao tirar uma foto. Se a visão do indivíduo está saudável, ou melhor, se não há presença de retinoblastoma, o reflexo que surge é vermelho, e não branco.
Há outros sinais e sintomas da doença?
Apesar da leucocoria ser comum e evidente, ela só aparece quando a doença já se encontra em estágio avançado de desenvolvimento, o que reduz consideravelmente as chances de recuperação do olho da criança. Por esse motivo, é preciso estar muito atento para perceber outros sinais.
De modo geral, os tumores internos causam algumas alterações na visão do paciente. Entre os principais pontos que devem ser avaliados, podemos citar:
- redução da capacidade visual;
- aparecimento de manchas ou flashes de luz;
- ofuscamento ou embaçamento;
- vermelhidão nos olhos;
- não contração da pupila quando exposta à luz brilhante;
- deformação do globo ocular;
- dor nos olhos e
- cores diferentes em cada íris.
Vale ressaltar que enquanto alguns sintomas desses são visíveis para os pais, como é o caso da vermelhidão e da mudança de cor, outros não são. Por isso, é importante avaliar o comportamento da criança e conversar com ela sobre a importância de relatar dor, mudanças na sua acuidade visual e outros sinais que apontam para o retinoblastoma.
O estrabismo também pode ser uma consequência desse tumor, apesar de isso ser raro. Essa condição é majoritariamente causada pela debilidade dos músculos que controlam a movimentação ocular, e pode ser percebida quando os dois olhos da pessoa não parecem seguir a mesma direção — o que a faz ser também nomeada de “olho preguiçoso”.
Esses sintomas são uma confirmação de câncer?
Todos os sintomas citados acima indicam que o seu filho precisa ir no oftalmologista o quanto antes para fazer a avaliação dos seus olhos, mas não confirmam, por si só, o retinoblastoma.
Muitas outras doenças, inclusive outros tipos de câncer ocular, apresentam os mesmos sinais. Por isso, é indispensável procurar um oftalmologista o quanto antes após identificar alguma anormalidade nos olhos ou na visão da criança.
Durante a consulta, o médico pedirá ou realizará exames para confirmar a doença. Normalmente, essa investigação envolve a ultrassonografia do olho, também chamada de ecografia. Saiba mais sobre esse procedimento no vídeo abaixo.
Além disso, também se pode realizar uma tomografia computadorizada para fazer o diagnóstico e, caso confirmado, um retinoblastoma para avaliar a sua seriedade. Dê play no vídeo abaixo e entenda mais sobre esse exame.
Como é feito o tratamento do retinoblastoma?
O tratamento do retinoblastoma é direcionado de acordo com a etapa em que se encontra o tumor. Quanto mais precocemente for obtido o diagnóstico, menos agressivo vai ser o tratamento, e melhores podem ser os resultados.
A intervenção médica é realizada por uma equipe multidisciplinar, composta por um oftalmologista pediátrico e um oncologista pediátrico, além de um grupo de profissionais especialistas em terapias oftálmicas.
As alternativas de tratamento para a doença consistem em:
- quimioterapia sistêmica, periocular, intravítrea ou intra-arterial;
- radioterapia externa (radiações ionizantes a longa distância);
- radioterapia interna ou braquiterapia (radiações a curta distância);
- termoterapia transpupilar (radiação infravermelha que aquece o tecido do tumor) e
- enucleação (cirurgia para remoção do globo ocular).
O objetivo primordial é sempre a cura total e a preservação da integridade da visão e do globo ocular das crianças que estão sendo tratadas. Por isso, a enucleação é a última opção a ser cogitada. Além disso, graças aos avanços tecnológicos, as técnicas terapêuticas atuais têm alcançado índices de cura e boa recuperação cada vez mais altos.
Saiba mais sobre essa doença na nossa live completa sobre o tema, que contou com a presença da Dra. Thaís Mendes e dos doutores Edmundo Almeida e Renato Paláciosde, três dos nossos oftalmologistas. Dê play e confira.
Enfim, como vimos, o retinoblastoma é uma doença curável e o seu diagnóstico precoce é fundamental para a conquista de bons resultados. Portanto, vale ressaltar que os cuidados com a nossa saúde ocular desde o nascimento são realmente indispensáveis. Não dê chances para essa doença se instaurar — leve as crianças regularmente ao oftalmologista e mantenha os seus exames em dia!
Conte com a RetinaPro para isso. Somos uma clínica especializada na retina localizada em Belém. Entre em contato conosco e agende uma consulta com um especialista para garantir que está tudo bem com seu filho.
Se você gostou desse artigo e deseja saber mais sobre doença oculares e dicas para manter os olhos saudáveis em todas as faixas etárias, nos siga no Facebook, no YouTube e no Instagram.
Vista cansada: saiba mais sobre essa dificuldade de enxergar
A vista cansada, também chamada de presbiopia, está diretamente relacionada com o processo natural de envelhecimento do corpo, por isso todo mundo sofrerá com essa alteração. Apesar disso, ela também pode ser provocada por doenças oculares que comprometem a visão, assim como pelo abuso no uso de aparelhos eletrônicos que emitem luz azul.
(mais…)